Dostęp nadrzepkowy to zmodyfikowany sposób chirurgicznego wszczepiania gwoździa śródszpikowego do kości piszczelowej w pozycji półprostej kolana. Zastosowanie gwoździa śródszpikowego do kości piszczelowej z dostępu nadrzepkowego w pozycji palucha koślawego ma wiele zalet, ale i wad. Niektórzy chirurdzy stosują SPN do leczenia wszystkich złamań kości piszczelowej, z wyjątkiem złamań pozastawowych bliższej 1/3 kości piszczelowej.
Wskazaniami do SPN są:
1. Złamania wieloodłamowe lub segmentowe trzpienia kości piszczelowej. 2;
2. złamania nasady dalszej kości piszczelowej;
3. złamanie biodra lub kolana z istniejącym wcześniej ograniczeniem zgięcia (np. zwyrodnienie stawu biodrowego lub jego zrost, choroba zwyrodnieniowa stawu kolanowego) lub niemożność zgięcia kolana lub biodra (np. tylne zwichnięcie biodra, złamanie kości udowej po tej samej stronie);
4. złamanie kości piszczelowej połączone z uszkodzeniem skóry w okolicy ścięgna podrzepkowego;
5. złamanie kości piszczelowej u pacjenta z nadmiernie długą piszczelą (bliższy koniec kości piszczelowej jest często trudny do uwidocznienia pod prześwietleniem rentgenowskim, gdy długość kości piszczelowej przekracza długość trójnogu, przez który przechodzi prześwietlenie rentgenowskie).
Zaletą techniki gwoździ śródszpikowych w pozycji półwyprostowanej w leczeniu złamań trzonu kości piszczelowej i dalszego końca kości piszczelowej jest prostota repozycji i łatwość wykonania prześwietlenia. Takie podejście zapewnia doskonałe podparcie całej długości kości piszczelowej i łatwą repozycję strzałkową złamania bez konieczności manipulacji (rysunki 1, 2). Eliminuje to potrzebę asysty przeszkolonego asystenta przy technice gwoździ śródszpikowych.
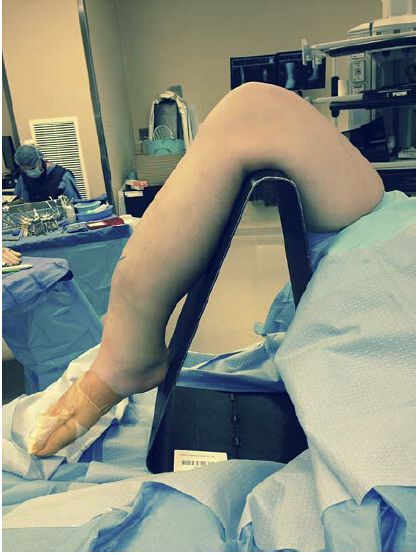
Rycina 1: Typowa pozycja dla techniki gwoździa śródszpikowego w dostępie podrzepkowym: kolano jest w pozycji zgiętej na trójnogu, który można przeniknąć fluoroskopowo. Jednakże, taka pozycja może pogorszyć nieprawidłowe ustawienie bloku złamania i wymaga dodatkowych technik repozycji złamania.
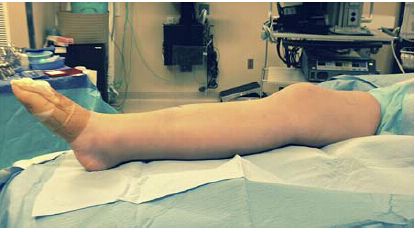
Rycina 2: Natomiast pozycja wyprostowanego kolana na rampie piankowej ułatwia ustawienie bloku złamania i późniejszą manipulację.
Techniki chirurgiczne
Stół / Pozycja: Pacjent leży w pozycji leżącej na łóżku fluoroskopowym. Można zastosować wyciąg kończyny dolnej, ale nie jest to konieczne. Stół naczyniowy dobrze nadaje się do wszczepiania gwoździa śródszpikowego do piszczeli z dostępem nadrzepkowym, ale nie jest to konieczne. Jednakże, większość łóżek nastawczych do złamań lub łóżek fluoroskopowych nie jest zalecana, ponieważ nie nadają się one do wszczepiania gwoździa śródszpikowego do piszczeli z dostępem nadrzepkowym.
Umieszczenie poduszki na udzie po tej samej stronie pomaga utrzymać kończynę dolną w pozycji zrotowanej na zewnątrz. Następnie używa się sterylnej rampy piankowej do uniesienia chorej kończyny ponad stronę przeciwną w celu wykonania tylno-bocznej fluoroskopii, a zgięte biodro i kolano pomagają również w prawidłowym umieszczeniu gwoździa i gwoździa śródszpikowego. Optymalny kąt zgięcia kolana jest nadal przedmiotem dyskusji – Beltran i wsp. sugerują 10° zgięcia kolana, a Kubiak 30°. Większość badaczy zgadza się, że kąty zgięcia kolana w tych zakresach są akceptowalne.
Jednakże Eastman i wsp. stwierdzili, że wraz ze stopniowym zwiększaniem kąta zgięcia kolana z 10° do 50°, wpływ szponu udowego na przezskórną penetrację narzędzia ulegał zmniejszeniu. Dlatego też większy kąt zgięcia kolana pomoże w doborze prawidłowej pozycji wprowadzenia gwoździa śródszpikowego i korekcji deformacji kątowych w płaszczyźnie strzałkowej.
Fluoroskopia
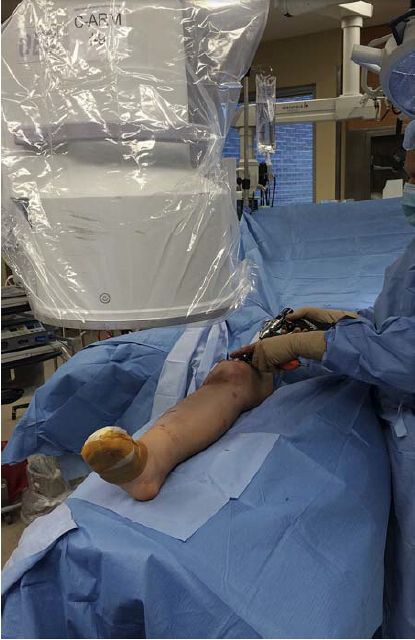
Maszyna z ramieniem C powinna być umieszczona po przeciwnej stronie stołu od kończyny chorej, a jeśli chirurg stoi po stronie chorego kolana, monitor powinien znajdować się na szczycie maszyny z ramieniem C i w pobliżu. Pozwala to chirurgowi i radiologowi na łatwą obserwację monitora, z wyjątkiem sytuacji, gdy ma zostać wszczepiony dystalny gwóźdź blokujący. Chociaż nie jest to obowiązkowe, autorzy zalecają, aby ramię C zostało przesunięte na tę samą stronę, a chirurg na stronę przeciwną, gdy ma zostać wszczepiona przyśrodkowa śruba blokująca. Alternatywnie, maszyna z ramieniem C powinna być umieszczona po stronie chorej, podczas gdy chirurg wykonuje zabieg po stronie przeciwległej (Rycina 3). Jest to metoda najczęściej stosowana przez autorów, ponieważ unika ona konieczności przesuwania się chirurga ze strony przyśrodkowej na boczną podczas wszczepiania dystalnego gwoździa blokującego.
Rycina 3: Chirurg stoi po przeciwnej stronie operowanej kości piszczelowej, aby umożliwić łatwe wkręcenie śruby blokującej przyśrodkowej. Wyświetlacz znajduje się naprzeciwko chirurga, na głowie ramienia C.
Wszystkie obrazy fluoroskopowe w projekcji przednio-tylnej i przyśrodkowo-bocznej uzyskuje się bez poruszania kończyną dotkniętą urazem. Pozwala to uniknąć przemieszczenia miejsca złamania, które zostało nastawione przed jego całkowitym unieruchomieniem. Ponadto, za pomocą metody opisanej powyżej, można uzyskać obrazy całej długości kości piszczelowej bez odchylania ramienia C.
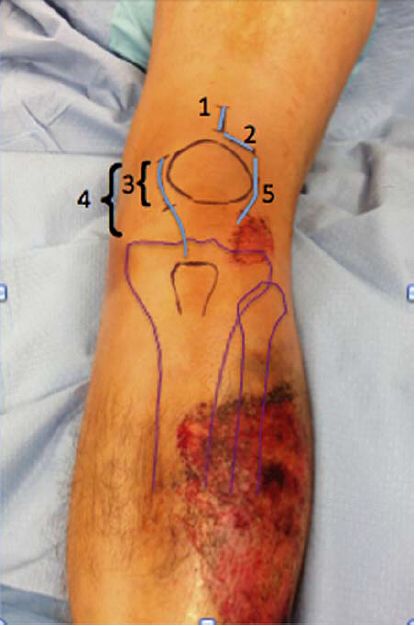
Nacięcie skóry. Zarówno ograniczone, jak i odpowiednio rozszerzone nacięcia są odpowiednie. Przezskórne nadłopatkowe podejście do gwoździa śródszpikowego opiera się na użyciu 3-centymetrowego nacięcia do wbicia gwoździa. Większość tych nacięć chirurgicznych jest podłużna, ale mogą być również poprzeczne, zgodnie z zaleceniami dr Morandiego. Rozszerzone nacięcie stosowane przez dr Tornettę i innych jest wskazane u pacjentów z mieszanym podwichnięciem rzepki, u których występuje przeważnie przyśrodkowy lub boczny dostęp parapatellarny. Rysunek 4 przedstawia różne nacięcia.
Rycina 4: Ilustracja różnych podejść chirurgicznych. 1. Dostęp przez więzadło nadrzepkowe przezrzepkowe; 2. Dostęp przez więzadło przyrzepkowe; 3. Dostęp przez więzadło przyrzepkowe z ograniczonym nacięciem przyśrodkowym; 4. Dostęp przez więzadło przyrzepkowe z przedłużonym nacięciem przyśrodkowym; 5. Dostęp przez więzadło przyrzepkowe boczne. Głębokie odsłonięcie dostępu przez więzadło przyrzepkowe może odbywać się przez staw lub poza kaletką stawową.
Głębokie narażenie
Przezskórne podejście nadrzepkowe wykonuje się głównie poprzez podłużne rozwarcie ścięgna mięśnia czworogłowego, aż do momentu, gdy szczelina będzie mogła zostać wykorzystana przez narzędzia, takie jak gwoździe śródszpikowe. Dojście przez więzadło przyrzepkowe, które przebiega obok mięśnia czworogłowego, może być również wskazane w przypadku techniki gwoździa śródszpikowego piszczelowego. Tępa igła trokarowa i kaniula są ostrożnie wprowadzane przez staw rzepkowo-udowy. Zabieg ten polega głównie na wprowadzeniu przednio-górnego punktu wejścia gwoździa śródszpikowego piszczelowego za pomocą trokara udowego. Po prawidłowym ustawieniu trokara należy go unieruchomić, aby uniknąć uszkodzenia chrząstki stawowej kolana.
Duże nacięcie transwięzadłowe można zastosować w połączeniu z nacięciem skóry okołorzepkowej z nadmiernym wyprostem, z dostępem przyśrodkowym lub bocznym. Chociaż niektórzy chirurdzy nie zachowują kaletki stawowej w stanie nienaruszonym śródoperacyjnie, Kubiak i wsp. uważają, że kaletka powinna być zachowana w stanie nienaruszonym, a struktury pozastawowe odpowiednio odsłonięte. Teoretycznie zapewnia to doskonałą ochronę stawu kolanowego i zapobiega uszkodzeniom, takim jak infekcja kolana.
Opisane powyżej podejście obejmuje również hemizwichnięcie rzepki, co w pewnym stopniu zmniejsza nacisk na powierzchnie stawowe. W przypadku trudności z oceną stawu rzepkowo-udowego z powodu małej jamy stawowej i znacznie ograniczonego wyprostu kolana, autorzy zalecają częściowe zwichnięcie rzepki poprzez rozerwanie więzadeł. Z drugiej strony, nacięcie poprzeczne pośrodkowe pozwala uniknąć uszkodzenia więzadeł podtrzymujących, ale skuteczna naprawa urazu kolana jest utrudniona.
Punkt wprowadzenia igły SPN jest taki sam, jak w przypadku dostępu podrzepkowego. Przednia i boczna fluoroskopia podczas wprowadzania igły zapewnia jej prawidłowe umiejscowienie. Chirurg musi upewnić się, że igła prowadząca nie jest wbita zbyt głęboko do tyłu, w bliższą część kości piszczelowej. Jeśli zostanie wbita zbyt głęboko do tyłu, należy ją ponownie ustawić za pomocą gwoździa blokującego pod tylną fluoroskopią koronalną. Ponadto Eastman i wsp. uważają, że wiercenie bolca wejściowego w mocno zgiętym kolanie ułatwia późniejszą repozycję złamania w pozycji przeprostu.
Narzędzia redukcyjne
Praktyczne narzędzia do nastawiania obejmują kleszcze do nastawiania punktowego o różnych rozmiarach, podnośniki udowe, stabilizatory zewnętrzne oraz stabilizatory wewnętrzne do stabilizacji małych odłamów złamania za pomocą pojedynczej płytki korowej. W opisanym powyżej procesie nastawiania można również stosować gwoździe blokujące. Młotki do nastawiania służą do korekcji kątowania strzałkowego i deformacji poprzecznych.
Implanty
Wielu producentów ortopedycznych stabilizatorów wewnętrznych opracowało systemy narzędziowe do standardowego umieszczania gwoździ śródszpikowych piszczelowych. System ten obejmuje przedłużone ramię pozycjonujące, urządzenie do pomiaru długości trzpienia oraz ekspander szpikowy. Bardzo ważne jest, aby trokar i tępe trzpienie trokarowe dobrze chroniły dostęp do gwoździa śródszpikowego. Chirurg musi ponownie potwierdzić położenie kaniuli, aby zapobiec uszkodzeniu stawu rzepkowo-udowego lub struktur okołostawowych w wyniku zbyt bliskiego sąsiedztwa z urządzeniem wbijającym.
Śruby blokujące
Chirurg musi upewnić się, że wprowadzono wystarczającą liczbę śrub blokujących, aby uzyskać zadowalającą repozycja. Mocowanie małych odłamów złamania (proksymalnych lub dystalnych) odbywa się za pomocą 3 lub więcej śrub blokujących pomiędzy sąsiednimi odłamami złamania lub za pomocą samych śrub o stałym kącie. Dostęp nadrzepkowy do techniki gwoździa śródszpikowego piszczelowego jest podobny do dostępu podrzepkowego pod względem techniki wkręcania śrub. Śruby blokujące są precyzyjniej wkręcane pod kontrolą fluoroskopii.
Zamknięcie rany
Odsysanie za pomocą odpowiedniej osłonki zewnętrznej podczas rozszerzania usuwa wolne fragmenty kości. Wszystkie rany należy dokładnie przepłukać, zwłaszcza miejsce operowanego kolana. Następnie zszywa się ścięgno lub więzadło mięśnia czworogłowego oraz szew w miejscu pęknięcia, a następnie zamyka się skórę właściwą i naskórek.
Usunięcie gwoździa śródszpikowego
To, czy gwóźdź śródszpikowy wbity w piszczel z dostępu nadrzepkowego można usunąć inną metodą chirurgiczną, pozostaje kontrowersyjne. Najczęstszym podejściem jest transstawowe podejście nadrzepkowe do usuwania gwoździa śródszpikowego. Technika ta polega na odsłonięciu gwoździa poprzez przewiercenie kanału gwoździa nadrzepkowego wiertłem o średnicy 5,5 mm. Narzędzie do usuwania gwoździa jest następnie wbijane przez kanał, ale ten manewr może być trudny. Dostępy przyrzepkowe i podrzepkowe to alternatywne metody usuwania gwoździ śródszpikowych.
Zagrożenia Ryzyko chirurgiczne związane z dostępem nadrzepkowym do techniki gwoździ śródszpikowych piszczelowych obejmuje urazy rzepki i chrząstki kości skokowej, urazy innych struktur wewnątrzstawowych, zakażenia stawu oraz zanieczyszczenia wewnątrzstawowe. Brakuje jednak odpowiednich opisów przypadków klinicznych. Pacjenci z chondromalacją są bardziej podatni na urazy chrząstki wywołane farmakologicznie. Uszkodzenia powierzchni stawowych rzepki i kości udowej stanowią poważne zagrożenie dla chirurgów stosujących tę metodę chirurgiczną, zwłaszcza dostęp przezstawowy.
Do tej pory nie ma statystycznych dowodów klinicznych na temat zalet i wad techniki wszczepiania gwoździ śródszpikowych do kości piszczelowej z częściowym wyprostem.
Czas publikacji: 23 października 2023 r.