Koncepcja sztucznego stawu barkowego została po raz pierwszy zaproponowana przez Temistoklesa Glucka w 1891 roku. Wymienione i zaprojektowane razem sztuczne stawy obejmują staw biodrowy, nadgarstkowy itp. Pierwszą operację wymiany stawu barkowego przeprowadził w 1893 roku francuski chirurg Jules Emile Péan w Hôpital International w Paryżu u 37-letniego pacjenta z gruźlicą stawów i kości. Pierwsza udokumentowana endoprotezoplastyka stawu barkowego. Protezę wykonał dentysta J. Porter Michaels z Paryża, a kość ramienna zostałatrzonZostał wykonany z platyny i przymocowany drutem do pokrytej parafiną gumowej główki, tworząc w ten sposób stabilizowany implant. Początkowe wyniki leczenia pacjenta były zadowalające, ale protezę ostatecznie usunięto po 2 latach z powodu wielokrotnych nawrotów gruźlicy. Jest to pierwsza próba wszczepienia sztucznego stawu barkowego.
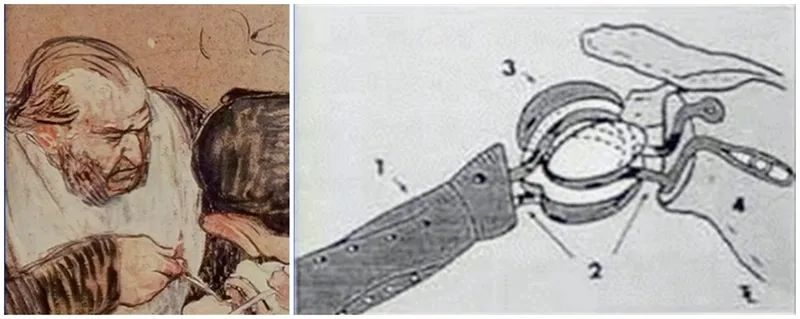
W 1951 roku Frederick Krueger opisał zastosowanie bardziej anatomicznej protezy barku, wykonanej z witamin i uformowanej z bliższej części kości ramiennej zwłok. Została ona z powodzeniem zastosowana w leczeniu młodego pacjenta z martwicą głowy kości ramiennej.
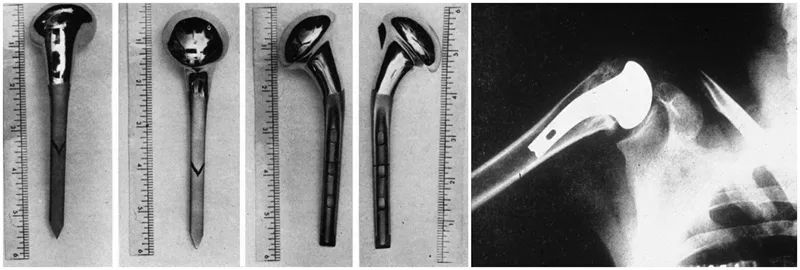
Jednak prawdziwie nowoczesną endoprotezę stawu ramiennego zaprojektował i opracował guru chirurgii barku Charles Neer. W 1953 roku, aby rozwiązać problem niezadowalających wyników leczenia operacyjnego złamań bliższego końca kości ramiennej, Neer opracował anatomiczną protezę bliższego końca kości ramiennej do leczenia złamań głowy kości ramiennej, która była kilkakrotnie udoskonalana w ciągu kolejnych dwóch dekad. Zaprojektował protezy drugiej i trzeciej generacji.
Na początku lat 70. XX wieku, w celu rozwiązania problemu endoprotezoplastyki stawu ramiennego u pacjentów z ciężką dysfunkcją stożka rotatorów, Neer po raz pierwszy zaproponował koncepcję odwróconej endoprotezoplastyki stawu ramiennego (RTSA), ale z powodu wczesnej niewydolności panewki, koncepcja ta została następnie zarzucona. W 1985 roku Paul Grammont udoskonalił koncepcję zaproponowaną przez Neera, przesuwając środek rotacji w kierunku przyśrodkowym i dystalnym, zmieniając ramię momentu obrotowego i napięcie mięśnia naramiennego, co doskonale rozwiązało problem utraty funkcji stożka rotatorów.
Zasady projektowania protezy trans-barkowej
Odwrócona endoproteza stawu ramiennego (RTSA) odwraca anatomiczne relacje naturalnego stawu ramiennego, aby przywrócić jego stabilność. RTSA tworzy punkt podparcia i środek obrotu (CoR) poprzez uwypuklenie panewki i wklęsłość głowy kości ramiennej. Biomechaniczną funkcją tego punktu podparcia jest zapobieganie przemieszczaniu się głowy kości ramiennej w górę podczas skurczu mięśnia naramiennego, który odwodzi ramię. Cechą charakterystyczną RTSA jest to, że środek obrotu sztucznego stawu ramiennego oraz położenie głowy kości ramiennej względem naturalnego stawu ramiennego są przesuwane do wewnątrz i w dół. Różne konstrukcje protez RTSA różnią się między sobą. Głowa kości ramiennej jest przesuwana w dół o 25–40 mm i do wewnątrz o 5–20 mm.
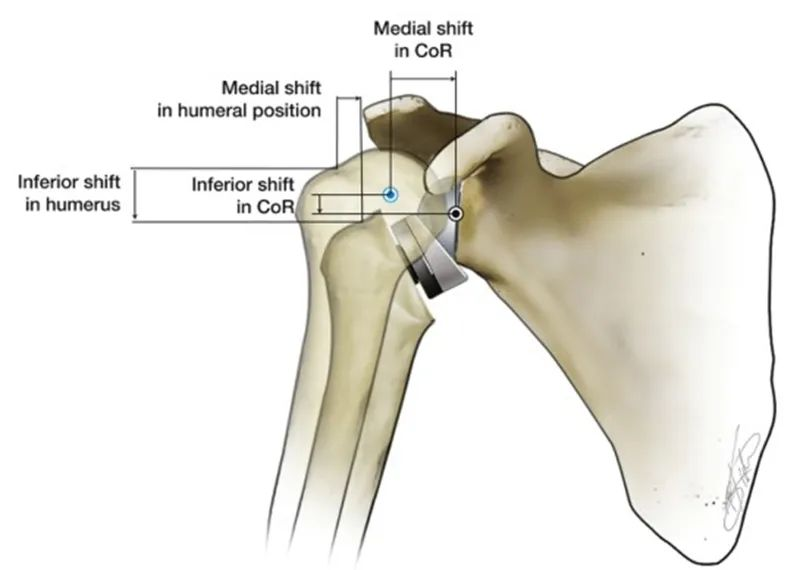
W porównaniu z naturalnym stawem barkowym ludzkiego ciała, oczywistą zaletą wewnętrznego przesunięcia CoR jest zwiększenie ramienia momentu odwodzącego mięśnia naramiennego z 10 mm do 30 mm, co poprawia efektywność odwodzenia mięśnia naramiennego i pozwala na generowanie mniejszej siły mięśniowej. Ten sam moment obrotowy i ta cecha sprawiają, że odwodzenie głowy kości ramiennej nie jest już całkowicie zależne od funkcji ucisku całego stożka rotatorów.
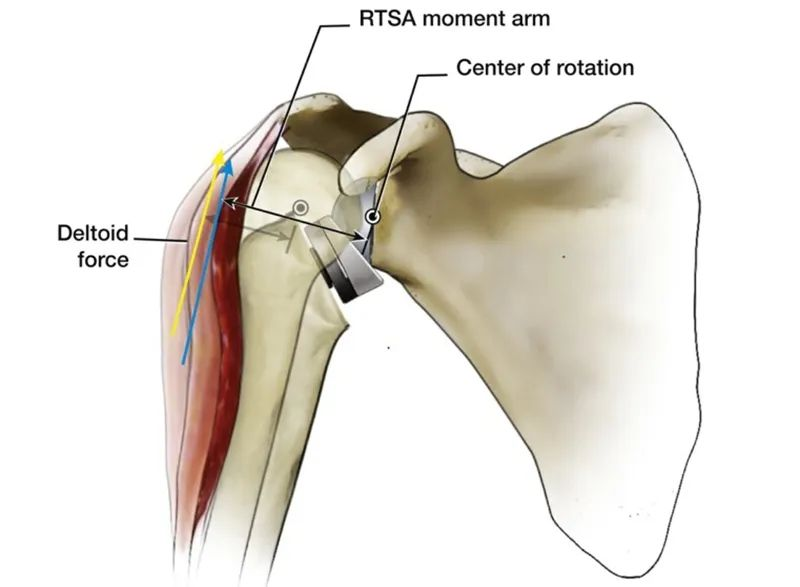
Oto projekt i biomechanika RTSA, które mogą być nieco nudne i trudne do zrozumienia. Czy istnieje prostszy sposób, aby to zrozumieć? Odpowiedź brzmi: tak.
Pierwszym z nich jest konstrukcja RTSA. Uważna obserwacja charakterystyki każdego stawu ludzkiego ciała pozwoli nam znaleźć pewne reguły. Ludzkie stawy można z grubsza podzielić na dwie kategorie. Pierwsza to stawy znajdujące się w pobliżu tułowia, takie jak stawy barkowe i biodrowe, których bliższy koniec to „miska”, a dalszy – „kula”.
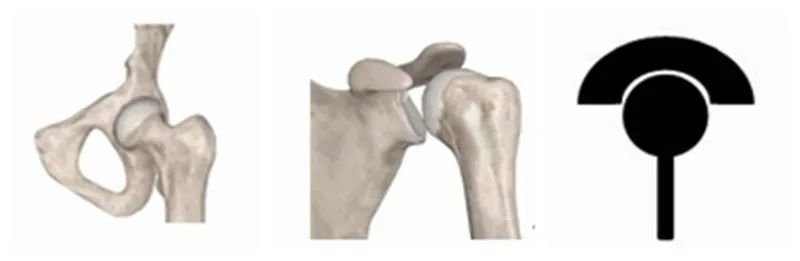
Drugim typem są stawy dystalne, takie jakkolanai łokci, przy czym koniec bliższy jest „kulą”, a koniec dalszy „miseczką”.
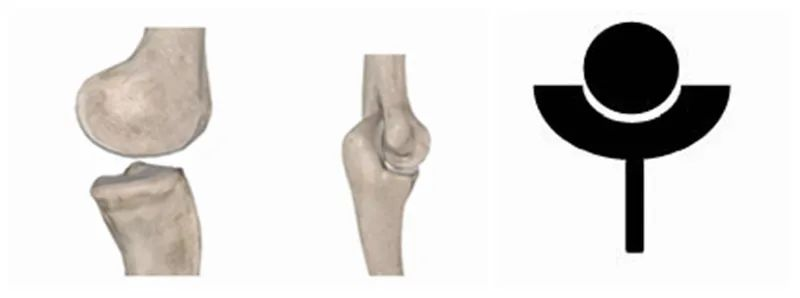
Plan przyjęty przez pionierów medycyny podczas projektowania sztucznych protez stawu barkowego w początkach ich istnienia polegał na jak najwierniejszym odtworzeniu anatomicznej struktury naturalnego barku, dlatego wszystkie projekty zakładały, że koniec bliższy miał kształt „miski”, a koniec dalszy – „kuli”. Niektórzy badacze celowo projektowali nawet „miskę” większą i głębszą, aby zwiększyć stabilność stawu, podobnie jak w przypadku ludzkiego stawu.staw biodrowy, ale później udowodniono, że zwiększenie stabilności faktycznie zwiększało wskaźnik awaryjności, dlatego szybko przyjęto tę konstrukcję. Poddaj się. RTSA natomiast odwraca anatomiczne cechy naturalnego stawu barkowego, zamieniając „kulę” i „panewkę”, sprawiając, że pierwotny staw biodrowy bardziej przypomina „łokieć” lub „kolano”. Ta rewolucyjna zmiana ostatecznie rozwiązała wiele trudności i wątpliwości związanych ze sztuczną endoprotezą stawu barkowego, a w wielu przypadkach jej długoterminowa i krótkoterminowa skuteczność została znacznie zwiększona.
Podobnie, konstrukcja RTSA przesuwa środek obrotu, aby umożliwić zwiększoną efektywność odwodzenia mięśnia naramiennego, co również może wydawać się niejasne. Łatwo to zrozumieć, porównując staw barkowy do huśtawki. Jak pokazano na poniższym rysunku, przyłożenie tego samego momentu obrotowego w kierunku A (siła skurczu mięśnia naramiennego) i zmiana punktu podparcia oraz pozycji początkowej wyraźnie wskazują, że większy moment obrotowy (siła odwodzenia ramienia) może zostać wygenerowany w kierunku B.
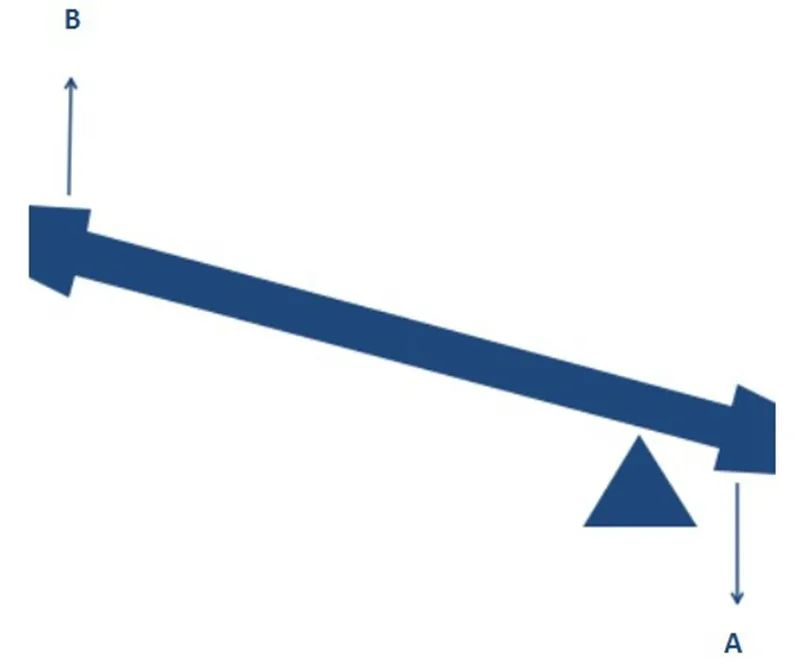

Zmiana środka obrotu RTSA ma podobny efekt, pozwalając zdestabilizowanemu barkowi na zainicjowanie odwodzenia bez ucisku stożka rotatorów. Jak powiedział Archimedes: Dajcie mi punkt podparcia, a poruszę całą Ziemię!
Wskazania i przeciwwskazania RTSA
Klasycznym wskazaniem do artropatii stożka rotatorów (RTSA) jest artropatia zerwania stożka rotatorów (CTA), rozległe zerwanie stożka rotatorów z chorobą zwyrodnieniową stawów, które zazwyczaj charakteryzuje się przemieszczeniem głowy kości ramiennej ku górze, co prowadzi do dalszych zmian zwyrodnieniowych panewki, wyrostka barkowego i głowy kości ramiennej. Przemieszczenie głowy kości ramiennej ku górze jest spowodowane nierównomiernym działaniem pary sił pod wpływem mięśnia naramiennego po dysfunkcji stożka rotatorów. CTA występuje częściej u starszych kobiet, u których może wystąpić klasyczny „pseudoparaliż”.
Zastosowanie endoprotezoplastyki stawu barkowego, zwłaszcza RTSA, znacznie wzrosło w ciągu ostatnich dwóch dekad. W oparciu o wstępne, pomyślne wyniki stosowania RTSA, ciągły rozwój techniki chirurgicznej i sprawne stosowanie tej techniki, początkowe, węższe wskazania do RTSA uległy rozszerzeniu, dlatego też większość obecnie wykonywanych endoprotezoplastyk stawu barkowego to właśnie RTSA.
Na przykład, anatomiczna całkowita endoprotezoplastyka stawu ramiennego (ATSA) była w przeszłości preferowaną metodą leczenia choroby zwyrodnieniowej stawu ramiennego bez uszkodzenia stożka rotatorów, ale w ostatnich latach liczba osób podzielających ten pogląd wydaje się stopniowo maleć. Istnieją następujące aspekty. Przyczyny tego trendu są następujące. Po pierwsze, do 10% pacjentów poddawanych ATSA ma już uszkodzone stożki rotatorów. Po drugie, w niektórych przypadkach „strukturalna” integralność „funkcji” stożka rotatorów nie jest pełna, szczególnie u niektórych pacjentów w podeszłym wieku. Wreszcie, nawet jeśli stożek rotatorów jest nienaruszony w momencie operacji, z wiekiem następuje zwyrodnienie stożka rotatorów, szczególnie po zabiegach ATSA, a funkcja stożka rotatorów jest rzeczywiście bardzo niepewna. Zjawisko to występuje zwykle u pacjentów w podeszłym wieku powyżej 70. roku życia. Dlatego coraz więcej chirurgów zaczęło wybierać RTSA w przypadku czystej choroby zwyrodnieniowej stawu ramiennego. Sytuacja ta doprowadziła do powstania nowego poglądu, że RTSA może być również pierwszym wyborem u pacjentów z chorobą zwyrodnieniową stawów z nienaruszonym stożkiem rotatorów, biorąc pod uwagę jedynie wiek.
Podobnie, w przeszłości, w przypadku nieodwracalnych, masywnych uszkodzeń stożka rotatorów (MRCT) bez choroby zwyrodnieniowej stawów, alternatywne metody obejmują dekompresję podbarkową, częściową rekonstrukcję stożka rotatorów, metodę chińską oraz rekonstrukcję górnej torebki stawowej. Wskaźnik powodzenia jest zróżnicowany. W oparciu o biegłość i skuteczność w stosowaniu RTSA w różnych sytuacjach, coraz więcej operatorów wypróbowuje ostatnio RTSA zamiast prostej MRCT, co jest bardzo skuteczne, z 10-letnim wskaźnikiem przeżywalności implantów przekraczającym 90%.
Podsumowując, oprócz CTA, obecne rozszerzone wskazania do RTSA obejmują duże nieodwracalne uszkodzenia stożka rotatorów bez zapalnej osteoartropatii, guzy, ostre złamania, pourazowe zapalenie stawów, ubytki kostne lub poważne deformacje stawów kostnych, stany zapalne i nawracające zwichnięcia barku.
Istnieje niewiele przeciwwskazań do RTSA. Z wyjątkiem ogólnych przeciwwskazań do endoprotezoplastyki stawu, takich jak infekcja, bezwzględnym przeciwwskazaniem do RTSA jest dysfunkcja mięśnia naramiennego. Ponadto, złamania bliższego końca kości ramiennej, złamania otwarte i uszkodzenia splotu ramiennego również powinny być uznane za przeciwwskazania, natomiast izolowane uszkodzenia nerwu pachowego za przeciwwskazania względne.
Opieka pooperacyjna i rehabilitacja
Zasady rehabilitacji pooperacyjnej:
Mobilizuj entuzjazm pacjentów do rehabilitacji i ustalaj wobec nich rozsądne oczekiwania.
Łagodzi ból i stan zapalny oraz chroni gojące się struktury, ale mięsień podłopatkowy zazwyczaj nie wymaga ochrony.
Przednie zwichnięcie stawu barkowego może wystąpić w skrajnych pozycjach wyprostu, przywiedzenia i rotacji wewnętrznej lub odwodzenia i rotacji zewnętrznej. Dlatego należy unikać ruchów takich jak backhand przez 4 do 6 tygodni po operacji. Pozycje te wiążą się z ryzykiem zwichnięcia.
Po upływie 4–6 tygodni nadal konieczna jest konsultacja z chirurgiem i uzyskanie jego zgody przed rozpoczęciem powyższych ruchów i pozycji.
Ćwiczenia rehabilitacyjne pooperacyjne należy wykonywać najpierw bez obciążania ciała, a następnie z obciążaniem, najpierw bez oporu, a następnie z oporem, najpierw biernie, a potem czynnie.
W chwili obecnej nie ma ścisłego i jednolitego standardu rehabilitacyjnego, a plany różnych badaczy znacznie się od siebie różnią.
Strategia dotycząca codziennych czynności pacjenta (ADL) (0–6 tygodni):
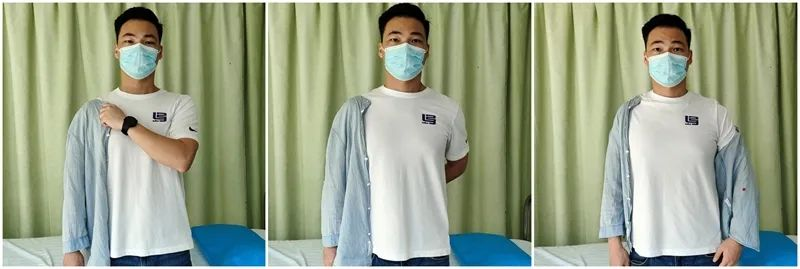
Opatrunek
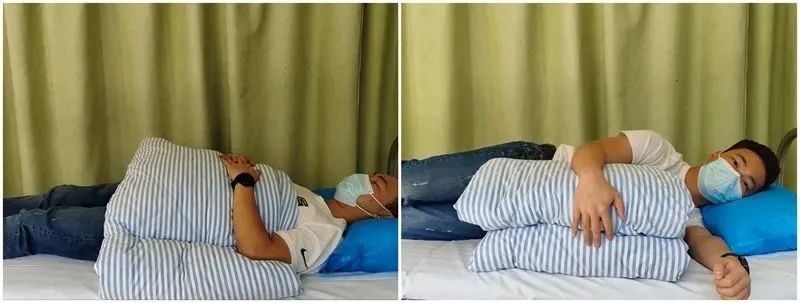
Spać
Strategia codziennych ćwiczeń (0–6 tygodni):
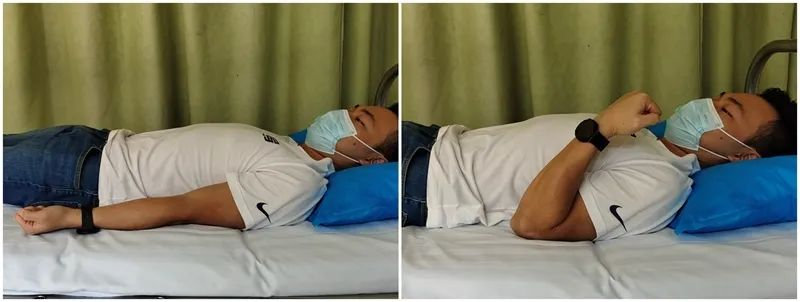
Aktywne zgięcie łokcia
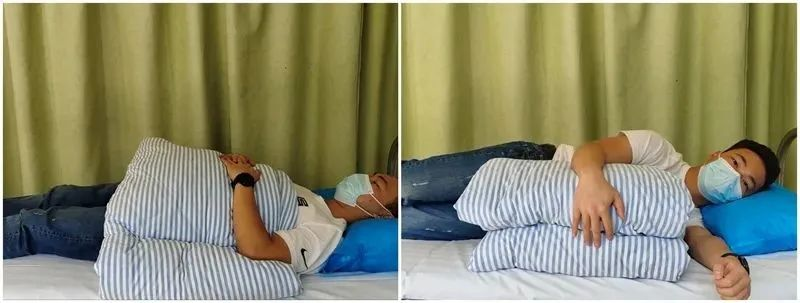
Pasywne zgięcie barku
Sichuan Chenanhui Techonology Co., Ltd.
WhatsApp: +8618227212857
Czas publikacji: 21-11-2022










