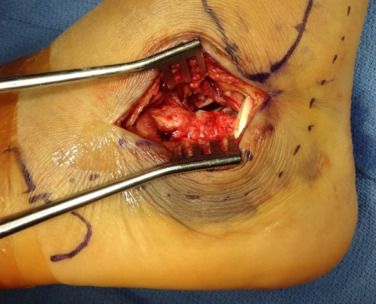
Konwencjonalne boczne podejście L jest klasycznym podejściem do chirurgicznego leczenia złamań kości piętowej. Chociaż odsłonięcie jest dokładne, nacięcie jest długie, a tkanka miękka jest bardziej odsłonięta, co łatwo prowadzi do powikłań, takich jak opóźniony zrost tkanek miękkich, martwica i zakażenie. W związku z obecnym dążeniem społeczeństwa do minimalnie inwazyjnej estetyki, minimalnie inwazyjne chirurgiczne leczenie złamań kości piętowej cieszy się dużym uznaniem. W tym artykule zebrano 8 wskazówek.
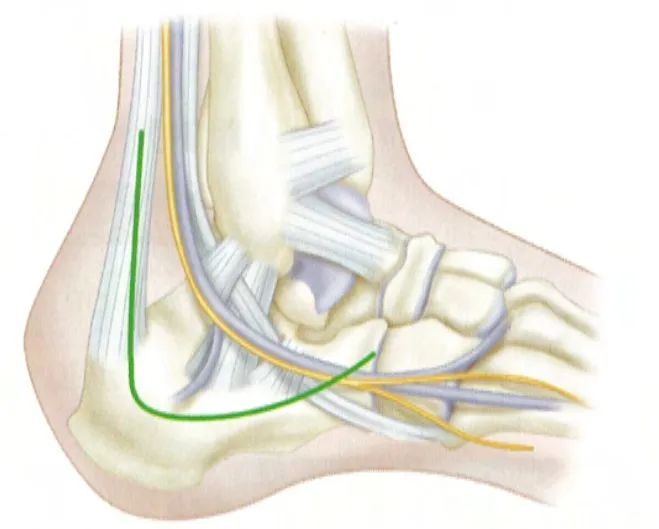
Przy szerokim dostępie bocznym, pionowa część nacięcia rozpoczyna się nieco proksymalnie od końca kości strzałkowej i przed ścięgnem Achillesa. Nacięcie wykonuje się tuż dystalnie od stłuczonej skóry, od której odpływa tętnica piętowa boczna, i kończy się u podstawy piątej kości śródstopia. Obie części są połączone na wysokości pięty, tworząc lekko zakrzywiony kąt prosty. Źródło: Campbell Orthopedic Surgery.
Predukcja kłucia skórnego
W latach dwudziestych XX wieku Böhler opracował małoinwazyjną metodę leczenia polegającą na nastawieniu kości piętowej za pomocą trakcji. Przez długi czas przezskórna repozycja z użyciem trakcji stała się podstawową metodą leczenia złamań kości piętowej.
Nadaje się do leczenia złamań z mniejszym przemieszczeniem odłamów dostawowych w stawie skokowo-piętowym, takich jak złamania języka typu Sandersa II i niektóre złamania języka typu Sandersa III.
W przypadku złamań typu III według Sandersa i wieloodłamowych złamań typu IV według Sandersa z ciężkim zapadnięciem powierzchni stawowej kości skokowej, nastawienie metodą szturchania jest trudne, a uzyskanie anatomicznej repozycji tylnej powierzchni stawowej kości piętowej jest trudne.
Przywrócenie szerokości kości piętowej jest trudne, a deformacji nie można skutecznie skorygować. Często dochodzi do uszkodzenia bocznej ściany kości piętowej w różnym stopniu, co powoduje uderzenie kostki bocznej dolnej o boczną ścianę kości piętowej, przemieszczenie lub ucisk ścięgna mięśnia strzałkowego długiego oraz ucisk ścięgna mięśnia strzałkowego długiego. Zespół ten może prowadzić do bólu związanego z uciskiem kości piętowej oraz zapalenia ścięgna mięśnia strzałkowego długiego.
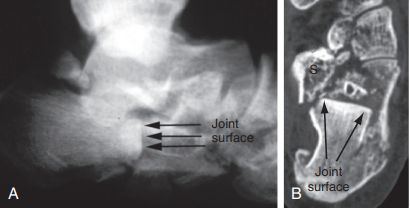
Technika Westhues/Essex-lopresti. A. Fluoroskopia boczna potwierdziła zapadnięcie się fragmentu języka; B. Tomografia komputerowa w płaszczyźnie poziomej wykazała złamanie typu Sandess IIC. Przednia część kości piętowej jest wyraźnie rozdrobniona na obu obrazach. S. Nagła zmiana odległości noszenia.
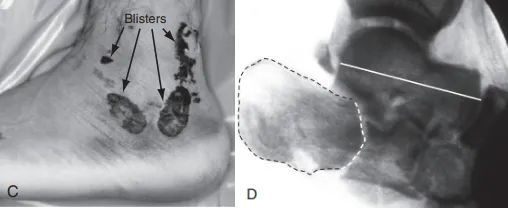
C. Nacięcie boczne nie mogło zostać wykonane ze względu na silny obrzęk tkanek miękkich i pęcherze; D. Prześwietlenie boczne uwidoczniło powierzchnię stawową (linia przerywana) i zapadnięcie się kości skokowej (linia ciągła).
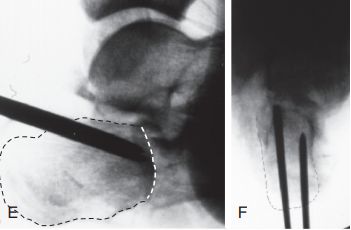
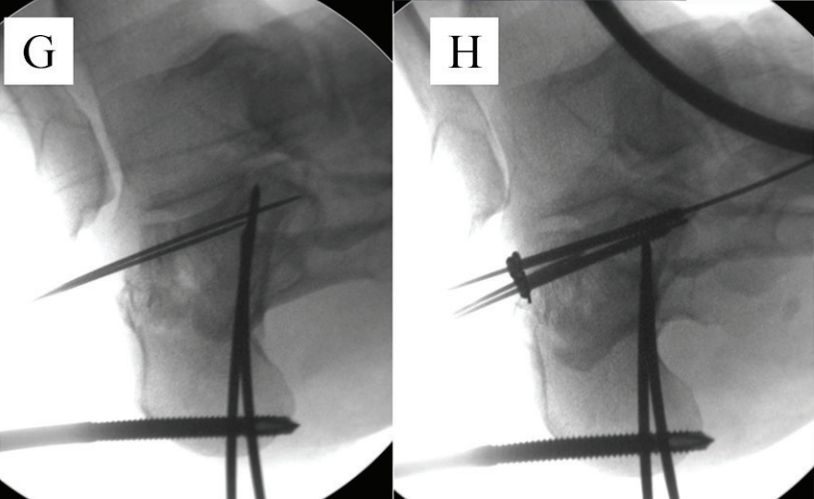
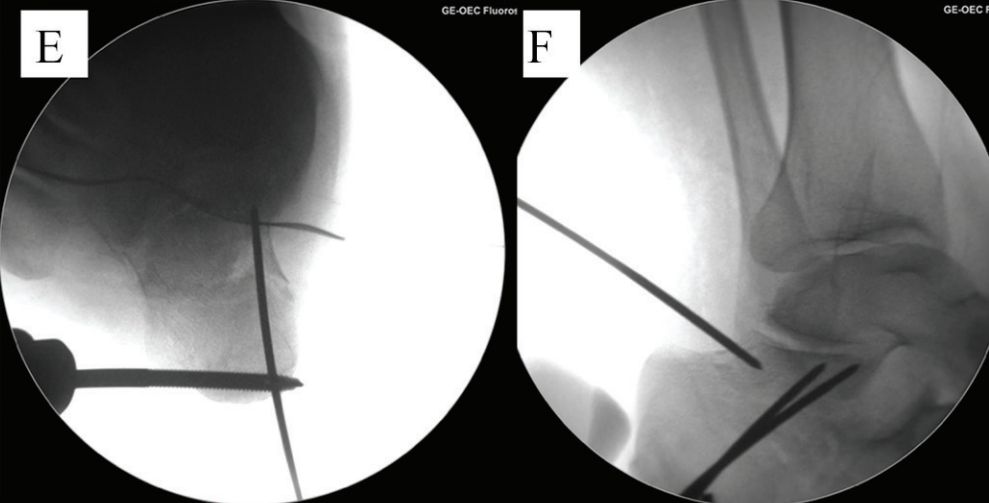
E i F. Dwa puste druty prowadzące gwoździe umieszczono równolegle do dolnej części fragmentu w kształcie języka, a linia przerywana przedstawia linię stawu.
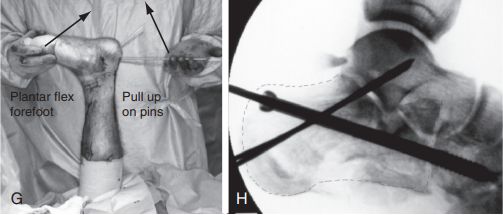
G. Zegnij staw kolanowy, podważ trzpień prowadzący i jednocześnie zegnij podeszwowo śródstopie, aby nastawić złamanie: H. Do kości sześciennej przymocowano jedną śrubę kaniulowaną o średnicy 6,5 mm, a dwa druty Kirschnera o średnicy 2,0 mm zostały połączone podprogowo, aby utrzymać nastawienie złamania z powodu przedniego rozdrobnienia kości piętowej. Źródło: Mann Foot and Ankle Surgery.
Snacięcie stawu skokowego
Nacięcie wykonuje się 1 cm dystalnie od końca kości strzałkowej, do podstawy czwartej kości śródstopia. W 1948 roku Palmer po raz pierwszy opisał niewielkie nacięcie w zatoce stępu.
W roku 2000 Ebmheim i wsp. zastosowali dostęp z wykorzystaniem zatoki stępowej w leczeniu klinicznym złamań kości piętowej.
o Możliwość całkowitego uwidocznienia stawu skokowo-piętowego, tylnej powierzchni stawowej i blokady złamania przednio-bocznego;
o Należy odpowiednio unikać naczyń krwionośnych bocznej kości piętowej;
o Nie ma potrzeby przecinania więzadła piętowo-strzałkowego ani więzadła podstrzałkowego, a przestrzeń stawowa może zostać zwiększona poprzez odpowiednią inwersję podczas operacji, co ma tę zaletę, że nacięcie jest małe, a krwawienie mniejsze.
Wadą jest ewidentnie niewystarczająca ekspozycja, co ogranicza i wpływa na nastawienie złamania oraz umiejscowienie stabilizacji wewnętrznej. Nadaje się jedynie do złamań kości piętowej typu I i II wg Sandersa.
Omałe nacięcie skośne
Modyfikacja nacięcia zatoki stępu, o długości około 4 cm, wykonanego 2 cm poniżej kostki bocznej i równolegle do tylnej powierzchni stawowej.
Jeżeli przygotowanie przedoperacyjne jest wystarczające i warunki na to pozwalają, zabieg ten może mieć także dobry efekt nastawienia i stabilizacji w przypadku śródstawowych złamań kości piętowej typu II i III według Sandersa; jeżeli wymagane jest długoterminowe usztywnienie stawu skokowo-piętowego, można zastosować to samo nacięcie.
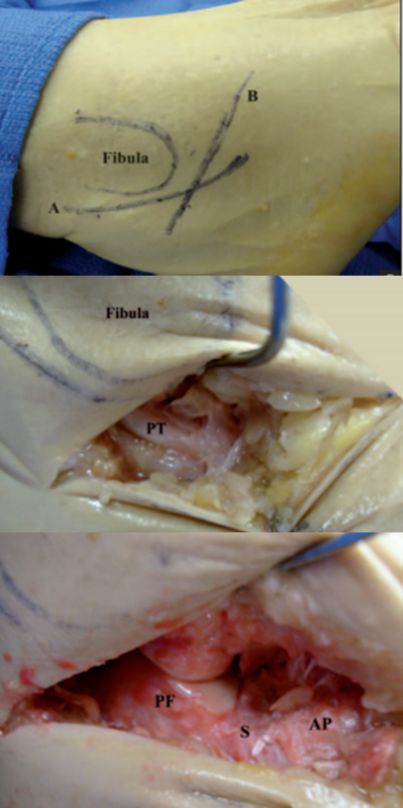
PT Ścięgno strzałkowe. PF Tylna powierzchnia stawowa kości piętowej. S Zatoka stępu. AP Występ kości piętowej. .
Nacięcie podłużne tylne
Zaczynając od środka linii pomiędzy ścięgnem Achillesa a końcem kostki bocznej, biegnie pionowo w dół do stawu skokowo-piętowego, osiągając długość około 3,5 cm.
W tkankach miękkich położonych głębiej wykonano mniejsze nacięcie, bez uszkadzania ważnych struktur, a tylna powierzchnia stawowa została dobrze odsłonięta. Po przezskórnym podważeniu i nastawieniu, pod kontrolą śródoperacyjną wprowadzono deskę anatomiczną, a śrubę przezskórną nagwintowano i zamocowano pod ciśnieniem.
Metodę tę można stosować w przypadku złamania Sandersa typu I, II i III, szczególnie w przypadku przemieszczenia tylnej powierzchni stawowej lub złamań guzowatych.
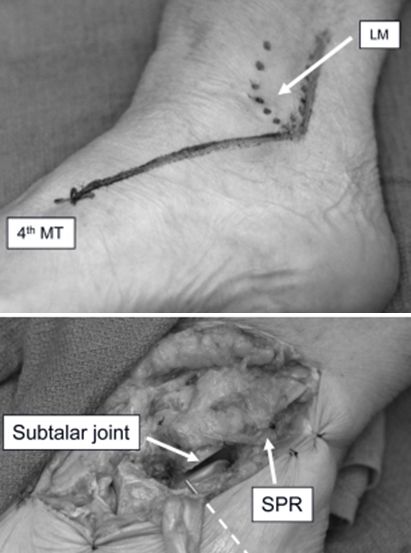
Cięcie w jodełkę
Modyfikacja nacięcia zatoki stępu. Od 3 cm nad końcem kostki bocznej, wzdłuż tylnego brzegu kości strzałkowej do końca kostki bocznej, a następnie do podstawy czwartej kości śródstopia. Umożliwia ono dobrą repozycję i stabilizację złamań kości piętowej typu II i III wg Sandersa, a w razie potrzeby może być poszerzone w celu odsłonięcia kości strzałkowej, kości skokowej lub słupa bocznego stopy.
LM boczny staw skokowy. MT staw śródstopno-paliczkowy. SPR troczek nadstrzałkowy.
Arepozycja wspomagana artroskopowo
W 1997 roku Rammelt zaproponował zastosowanie artroskopii podskokowej do repozycji tylnej powierzchni stawowej kości piętowej pod kontrolą wzroku. W 2002 roku Rammelt po raz pierwszy wykonał artroskopowo wspomaganą przezskórną repozycję i stabilizację śrubami złamań typu Sandersa I i II.
Artroskopia podskokowa pełni głównie funkcję monitorującą i pomocniczą. Pozwala ona na bezpośrednią obserwację stanu powierzchni stawu podskokowego oraz wspomaga monitorowanie nastawienia i stabilizacji wewnętrznej. Możliwe jest również wykonanie prostej dysekcji stawu podskokowego i resekcji osteofitów.
Wskazania są wąskie: dotyczą wyłącznie złamań typu Sandersa II z łagodnym rozdrobnieniem powierzchni stawowej oraz złamań typu AO/OTA 83-C2; natomiast w przypadku złamań typu Sandersa III, IV oraz AO/OTA 83-C3 z zapadnięciem się powierzchni stawowej, takich jak 83-C4 i 83-C4, operacja jest trudniejsza.
pozycja ciała
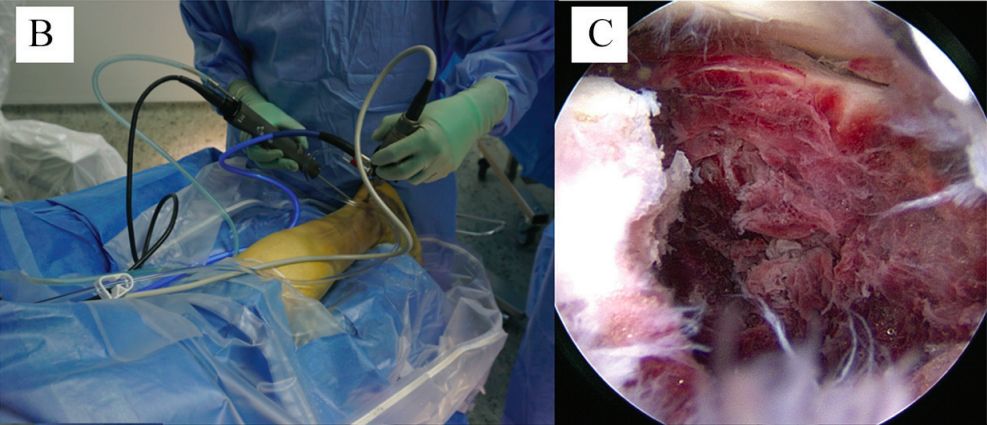
b. Artroskopia tylna stawu skokowego. c. Dostęp do złamania i stawu skokowo-piętowego.
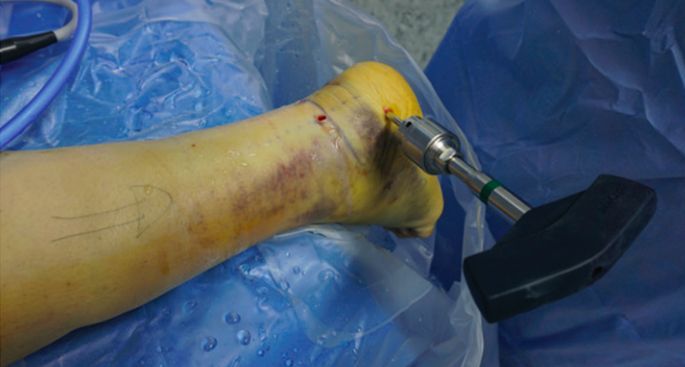
Założono śruby Schantza.
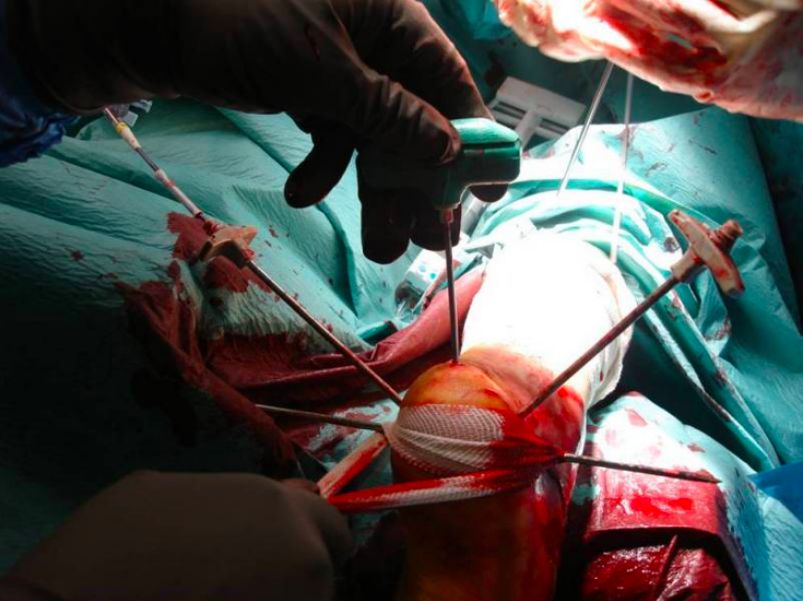
e. Resetowanie i tymczasowa fiksacja. f. Po resecie.
g. Tymczasowo unieruchomić blok kostny powierzchni stawowej. h. Zamocować za pomocą śrub.
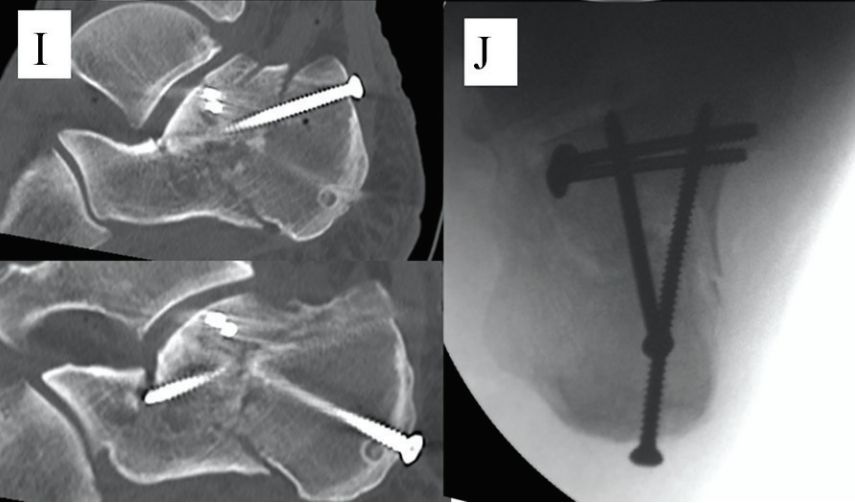
i. Tomografia komputerowa w płaszczyźnie strzałkowej po operacji. j. Perspektywa osiowa po operacji.
Ponadto przestrzeń stawu skokowo-piętowego jest wąska i do podparcia przestrzeni stawowej, aby ułatwić umieszczenie artroskopu, konieczne jest zastosowanie trakcji lub wsporników. Przestrzeń do manipulacji dostawowych jest niewielka, a nieostrożna manipulacja może łatwo spowodować jatrogenne uszkodzenie powierzchni chrząstki. Niewłaściwe techniki chirurgiczne sprzyjają powstawaniu lokalnych urazów.
Pangioplastyka balonowa przezskórna
W 2009 roku Bano po raz pierwszy zaproponował technikę rozszerzania balonowego w leczeniu złamań kości piętowej. W przypadku złamań typu II wg Sandersa, w większości literatury skuteczność tej metody jest uznawana za jednoznaczną. Jednak inne rodzaje złamań są trudniejsze do leczenia.
Jeśli podczas operacji cement kostny przedostanie się do przestrzeni stawu skokowo-piętowego, spowoduje to zużycie powierzchni stawowej i ograniczenie ruchomości stawu, a rozprężenie balonu nie będzie wystarczające do nastawienia złamania.
Umieszczenie kaniuli i drutu prowadzącego pod kontrolą fluoroskopową
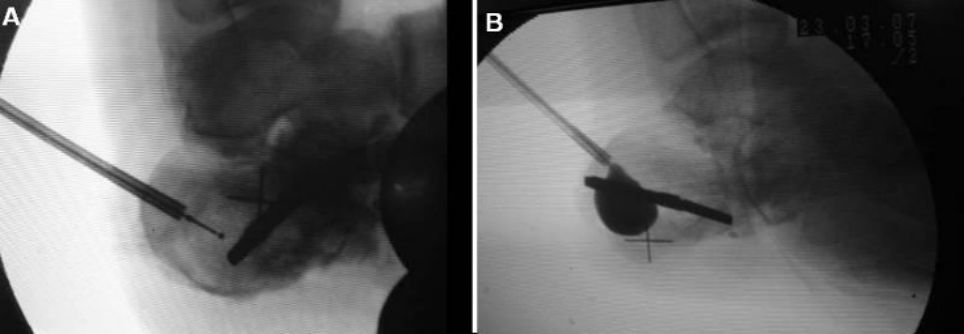
Zdjęcia przed i po napełnieniu poduszek powietrznych
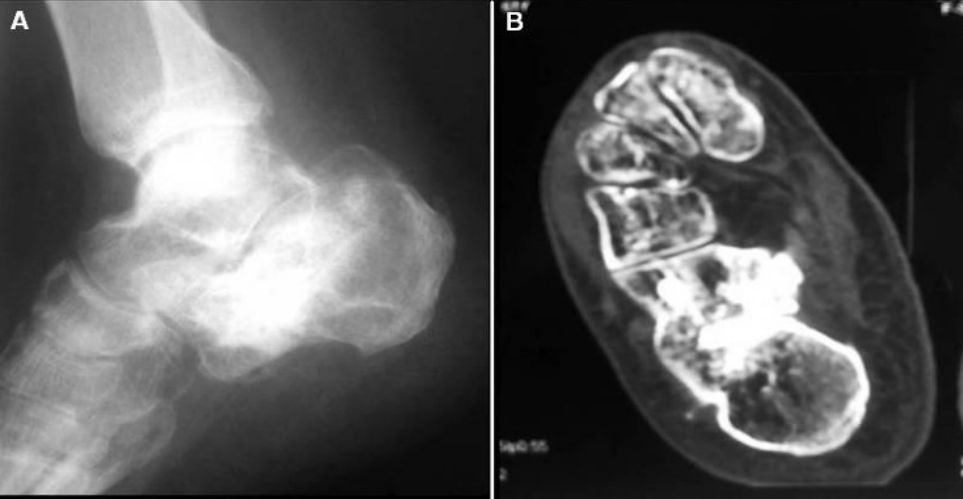
Zdjęcia rentgenowskie i tomografia komputerowa wykonane dwa lata po operacji.
Obecnie badania nad technologią balonową są na ogół niewielkie, a większość złamań z dobrymi wynikami jest spowodowana działaniem siły o niskiej energii. Nadal potrzebne są dalsze badania nad złamaniami kości piętowej z dużym przemieszczeniem. Prowadzona jest ona od niedawna, a jej długoterminowa skuteczność i powikłania wciąż nie są jasne.
Cgwóźdź śródszpikowy alcanealny
W 2010 roku wprowadzono gwoździe śródszpikowe do kości piętowej. W 2012 roku M. Goldzak przeprowadził małoinwazyjne leczenie złamań kości piętowej gwoździami śródszpikowymi. Należy podkreślić, że repozycji nie można uzyskać za pomocą gwoździ śródszpikowych.
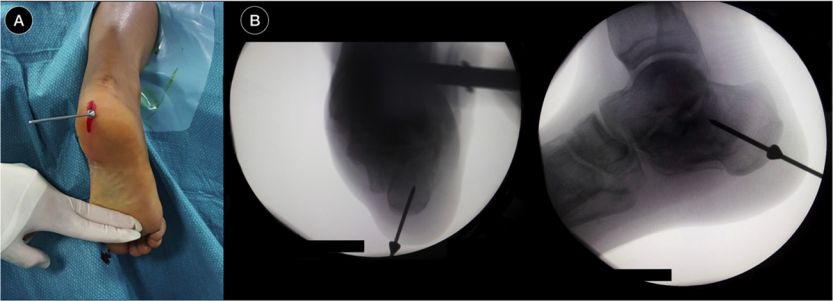
Włóż kołek prowadzący do pozycjonowania, fluoroskopia
Repozycjonowanie stawu skokowo-piętowego
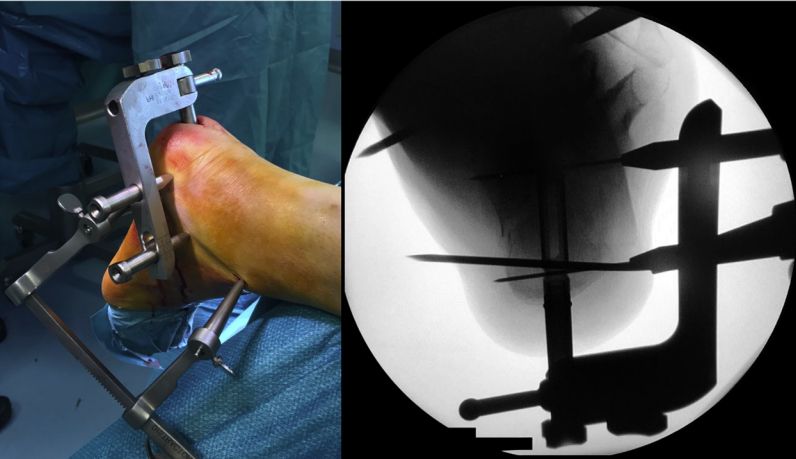
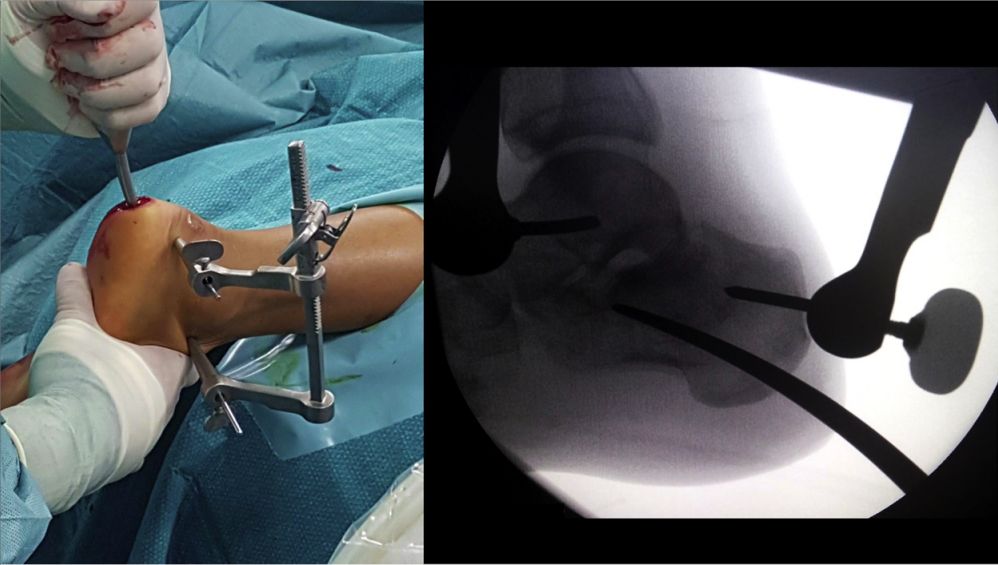
Załóż ramę pozycjonującą, wbij gwóźdź śródszpikowy i przymocuj go dwoma śrubami kaniulowanymi o średnicy 5 mm
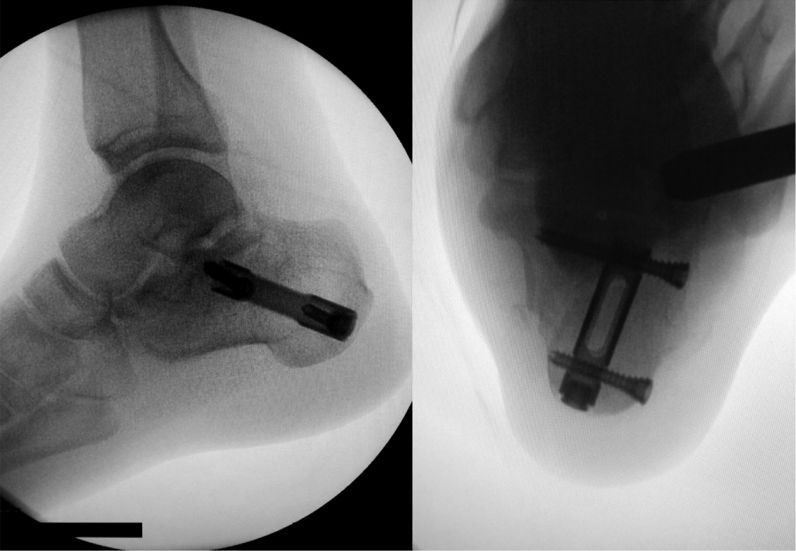
Perspektywa po zabiegu wszczepienia gwoździa śródszpikowego.
Gwoździowanie śródszpikowe okazało się skuteczne w leczeniu złamań kości piętowej typu II i III według Sandersa. Chociaż niektórzy lekarze próbowali zastosować je w przypadku złamań typu IV według Sandersa, operacja repozycji była trudna i nie udało się uzyskać idealnej repozycji.
Osoba kontaktowa: Yoyo
WA/TEL:+8615682071283
Czas publikacji: 31 maja 2023 r.