W przypadku śrub główkowych i szyjkowych zastosowano konstrukcję dwuśrubową, składającą się ze śrub łamanych i śrub kompresyjnych. Połączone blokowanie dwóch śrub zwiększa odporność na rotację głowy kości udowej.
Podczas wprowadzania śruby kompresyjnej, ruch osiowy śruby lag jest napędzany przez gwint okluzyjny między śrubą kompresyjną a śrubą lag, a naprężenie przeciwrotacyjne przekształca się w kompresję liniową po stronie złamania, co znacznie zwiększa siłę przeciwrotacyjną śruby. Wytnij wydajność. Obie śruby są ze sobą połączone, aby uniknąć efektu „Z”.
Konstrukcja bliższego końca głównego gwoździa, podobna do protezy stawowej, sprawia, że trzon gwoździa jest bardziej kompatybilny z jamą szpikową i lepiej odpowiada biomechanicznym cechom bliższego końca kości udowej.
Kroki chirurgiczne
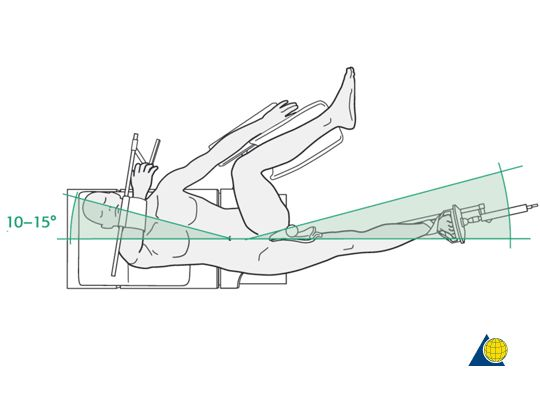
PozycjaPacjent może wybrać pozycję boczną lub leżącą na plecach. Pacjent leży na plecach, na stole operacyjnym z przepuszczalnością promieni rentgenowskich lub stole trakcyjnym ortopedycznym. Zdrowa strona pacjenta jest przywiedziona i unieruchomiona na wsporniku, a strona chora jest przywiedziona o 10°-15°, aby ułatwić ustawienie w stosunku do jamy szpikowej.
Dokładne resetowanie: Przed operacją należy wysunąć kończynę dotkniętą urazem za pomocą łoża trakcyjnego, a następnie dostosować kierunek wyciągnięcia pod kontrolą fluoroskopii, tak aby kończyna dotknięta urazem znajdowała się w lekkiej rotacji wewnętrznej i pozycji przywiedzenia. Większość złamań można łatwo nastawić. Nastawienie przedoperacyjne jest bardzo ważne. Chodzi o to, aby nie przecinać złamania zbyt łatwo, jeśli nie ma zadowalającej repozycji. Może to zaoszczędzić czas operacji i zmniejszyć trudności w jej trakcie. Jeśli nastawienie jest trudne, można wykonać małe nacięcie w trakcie operacji i użyć popychacza, retraktora, kleszczy redukcyjnych itp., aby wspomóc nastawienie. Drobne złamania. Strona wewnętrzna i zewnętrzna są rozdzielone, dzięki czemu nie ma potrzeby ich wielokrotnego dostosowywania. Koniec złamania może zostać automatycznie nastawiony, gdy śruba kompresyjna zostanie wkręcona w trakcie operacji.
Redukcja krętarza mniejszego:Konstrukcja gwoździa śródszpikowego nie wymaga zachowania ciągłości warstwy korowej kości przyśrodkowej. Zasadniczo nie ma potrzeby repozycji odłamu złamania krętarza mniejszego, ponieważ minimalnie inwazyjna, zamknięta repozycja ma mniejszy wpływ na krążenie krwi w końcowym odcinku złamania, a złamanie łatwo się goi. Należy jednak skorygować szpotawość biodra przed wszczepieniem śruby, a czas odstawienia od podłoża i pooperacyjnego obciążania kości należy odpowiednio opóźnić.
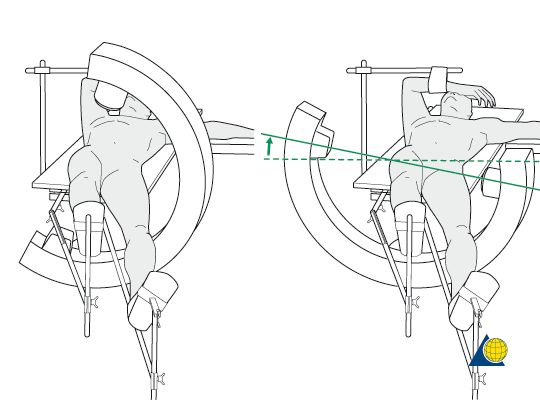
Pozycja nacięcia:Nacięcie podłużne o długości 3-5 cm wykonuje się na bliższym końcu wierzchołka krętarza większego, mniej więcej na wysokości przedniego górnego kolca biodrowego. Drut Kirschnera można umieścić na zewnętrznej stronie bliższego końca kości udowej i dostosować do jej długiej osi pod kontrolą rentgenowską z użyciem ramienia C, co zapewnia dokładniejsze umiejscowienie nacięcia.
Określ punkt wejścia: punkt wejścia znajduje się lekko przyśrodkowo od wierzchołka krętarza większego, co odpowiada 4° bocznemu odchyleniu osi długiej jamy rdzeniowej w widoku z przodu. W widoku z boku punkt wejścia gwoździa znajduje się w osi długiej jamy rdzeniowej;
Punkt wejścia igły
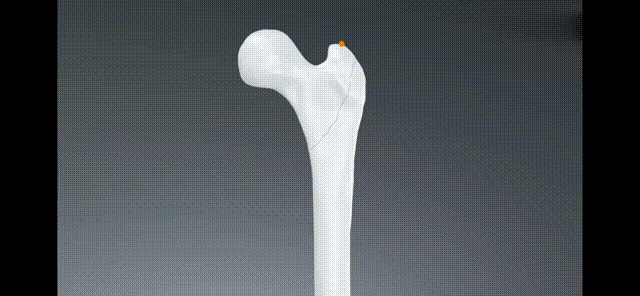
IwstawićGprzewodnikPin Fluoroskopia
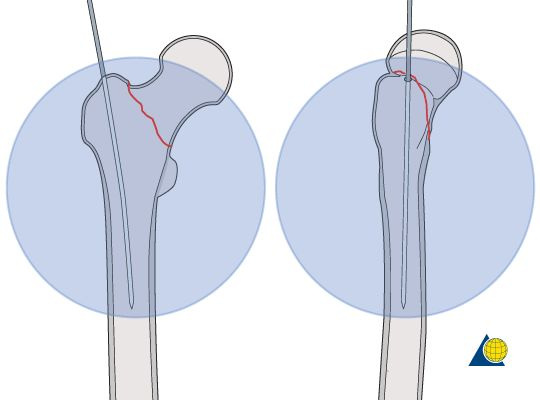
Całkowicie Rnabity

Ponieważ bliższy koniec głównego gwoździa InterTan jest stosunkowo gruby, gwóźdź może zostać wprowadzony dopiero po pełnym rozwierceniu w trakcie operacji. Rozwiercanie bliższe powinno zostać zatrzymane, gdy urządzenie ograniczające wiertła rozwiercającego dotknie narzędzia kanału wejściowego. To, czy dalszy trzon kości udowej zostanie rozwiercony, zależy od Określa się rozmiar jamy szpikowej. Jeśli przedoperacyjne zdjęcie rentgenowskie wykaże, że jama szpikowa bliższego trzonu kości udowej jest wyraźnie wąska, rozwiertak do trzonu kości udowej powinien zostać przygotowany przed operacją. Jeśli rozwiercanie nie będzie wystarczające, utrudni to wprowadzenie śruby. Podczas procesu wkręcania może ona drżeć w niewielkim zakresie Należy unikać bocznych komponentów gwoździa śródszpikowego, ale należy unikać gwałtownego uderzania w ogon gwoździa. Takie gwałtowne uderzanie może łatwo spowodować pęknięcie kości w trakcie operacji lub przemieszczenie złamania po nastawieniu.
Włóż osłonę ochronną tkanek miękkich, wywierć otwór wzdłuż drutu prowadzącego za pomocą wiertła i poszerz kanał bliższej kości udowej dla gwoździa śródszpikowego (rysunek powyżej); jeśli jama szpikowa jest wąska, użyj miękkiego wiertła z rozwierconym otworem, aby rozszerzyć jamę szpikową do odpowiedniej szerokości; podłącz prowadnicę i wprowadź główny gwóźdź InterTAN do jamy szpikowej (poniżej);
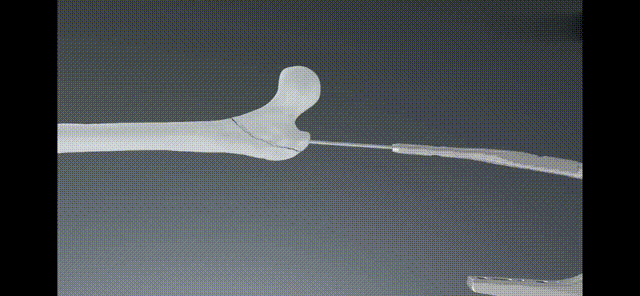
ProximalLock

Umieszczenie śruby opóźniającej


Umieszczenie śruby kompresyjnej


Wkręcić gwóźdź blokujący dystalny


RemotikonLock

Puchar końcowy
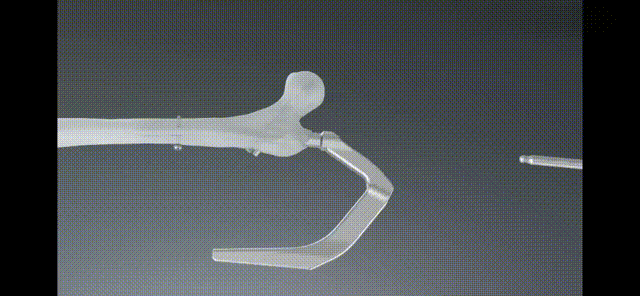
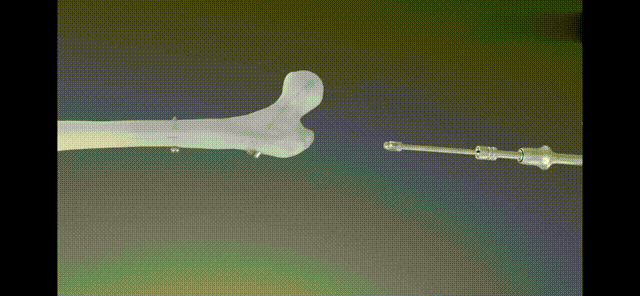
Leczenie pooperacyjne
Rutynowo stosowano antybiotyki w celu zapobiegania infekcji 48 godzin po operacji; w celu zapobiegania zakrzepicy żył głębokich (ZŻG) kończyn dolnych stosowano heparynę drobnocząsteczkową, wapno i pompy tlenowe, a podstawowe schorzenia były nadal leczone. Rutynowo wykonywano zdjęcia rentgenowskie miednicy oraz zdjęcia rentgenowskie przednio-tylne i boczne stawu biodrowego w celu oceny możliwości nastawienia złamania i stabilizacji wewnętrznej.
W pierwszym dniu po operacji pacjent był zachęcany do wykonywania izometrycznego skurczu mięśnia czworogłowego uda w pozycji półleżącej. W drugim dniu pacjentowi polecono usiąść na łóżku. W trzecim dniu pacjentowi aktywnie wykonywano ćwiczenia zgięcia biodra i kolana na łóżku. Nie obciążać kończyny dotkniętej chorobą. Zachęcać pacjentów w stanie sprawności do przenoszenia części ciężaru na kończynę dotkniętą chorobą w zakresie tolerancji 4 tygodnie po operacji. Stopniowo chodzić z balkonikiem z obciążeniem zgodnie z kontrolą rentgenowską po 6 do 8 tygodniach. Pacjenci, którzy nie mogą chodzić samodzielnie i mają ciężką osteoporozę W przypadku pacjentów z ciągłym wzrostem kostniny widocznym na zdjęciu rentgenowskim, mogą oni stopniowo chodzić z obciążeniem pod podporą.
Osoba kontaktowa: Yoyo (Menedżer produktu)
TEL/WhatsApp: +86 15682071283
Czas publikacji: 08-05-2023











