Zrost łódkowaty występuje w około 5-15% wszystkich ostrych złamań kości łódkowatej, a martwica kości łódkowatej występuje w około 3%. Czynniki ryzyka zrostu łódkowatego obejmują: nierozpoznanie lub opóźnione rozpoznanie, proksymalną bliskość linii złamania, przemieszczenie powyżej 1 mm oraz złamanie z niestabilnością nadgarstka. Nieleczony zrost kostno-chrzęstny kości łódkowatej często wiąże się z pourazowym zapaleniem stawów, znanym również jako zrost kostno-chrzęstny kości łódkowatej z zapadnięciem się choroby zwyrodnieniowej stawów.
Przeszczep kostny z płatem unaczynionym lub bez niego może być stosowany w leczeniu rzekomego zrostu chrzęstno-kostnego kości łódkowatej. Jednak u pacjentów z martwicą bliższego bieguna kości łódkowatej wyniki przeszczepu kostnego bez płata unaczynionego są niezadowalające, a wskaźnik gojenia kości wynosi zaledwie 40–67%. Natomiast wskaźnik gojenia przeszczepów kostnych z płatami unaczynionymi może sięgać nawet 88–91%. Do najważniejszych płatów unaczynionych stosowanych w praktyce klinicznej należą: płat kości promieniowej dystalnej zakończony 1,2-ICSRA, przeszczep kostny + implant pęczka naczyniowego, płat dłoniowy kości promieniowej, wolny płat kości biodrowej z unaczynionym końcem oraz płat kłykcia przyśrodkowego kości udowej (MFC VBG) itp. Wyniki przeszczepu kostnego z unaczynionym końcem są zadowalające. Wykazano skuteczność wolnego płata MFC VBG w leczeniu złamań kości łódkowatej z zapadnięciem kości śródręcza, wykorzystującego gałąź stawową tętnicy kolanowej zstępującej jako główną gałąź troficzną. W porównaniu z innymi płatami, płat MFC VBG zapewnia wystarczające wsparcie strukturalne, aby przywrócić prawidłowy kształt kości łódkowatej, szczególnie w przypadku złamania kości łódkowatej z osteochondrozą i deformacją łukowatą (ryc. 1). W leczeniu martwicy chrzęstno-kostnej kości łódkowatej z postępującym zapadnięciem nadgarstka, płat kości promieniowej zakończony 1,2-ICSRA charakteryzuje się wskaźnikiem gojenia kości wynoszącym zaledwie 40%, podczas gdy płat MFC VBG charakteryzuje się wskaźnikiem gojenia kości wynoszącym 100%.
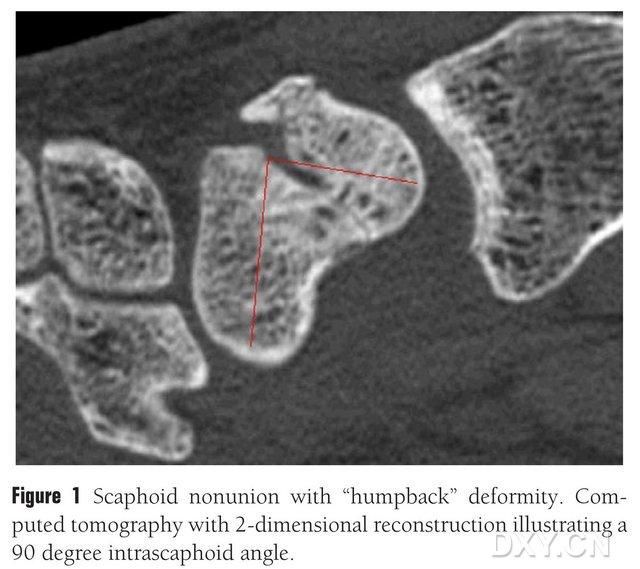
Rycina 1. Złamanie kości łódkowatej z odchyleniem do tyłu. Tomografia komputerowa ukazuje blok złamania między kośćmi łódkowatymi pod kątem około 90°.
Przygotowanie przedoperacyjne
Po badaniu fizykalnym nadgarstka należy wykonać badania obrazowe w celu oceny stopnia jego zapadnięcia. Zdjęcia rentgenowskie są przydatne do potwierdzenia lokalizacji złamania, stopnia przemieszczenia oraz obecności resorpcji lub stwardnienia złamanego końca kości. Zdjęcia tylno-przednie służą do oceny zapadnięcia nadgarstka, niestabilności grzbietowej nadgarstka (DISI) z wykorzystaniem zmodyfikowanego stosunku wysokości nadgarstka (wysokość/szerokość) ≤1,52 lub kąta promieniowo-księżycowatego większego niż 15°. Rezonans magnetyczny (MRI) lub tomografia komputerowa (TK) mogą pomóc w rozpoznaniu nieprawidłowego ustawienia kości łódkowatej lub martwicy kości. Zdjęcia rentgenowskie boczne lub skośna strzałkowa tomografia komputerowa kości łódkowatej z kątem łódkowatym >45° sugerują skrócenie kości łódkowatej, znane jako „deformacja łukowata”. Niski sygnał w obrazach T1 i T2 w obrazach MRI sugeruje martwicę kości łódkowatej, ale MRI nie ma oczywistego znaczenia dla określenia gojenia się złamania.
Wskazania i przeciwwskazania:
Niezrost chrzęstno-kostny kości łódkowatej z wygięciem do tyłu i DISI; MRI pokazuje martwicę niedokrwienną kości łódkowatej, poluzowanie opaski uciskowej w trakcie operacji i obserwację złamania - złamany koniec kości łódkowatej jest nadal białą, sklerotyczną kością; niepowodzenie początkowego przeszczepu kości klinowej lub wewnętrznej stabilizacji śrubowej wymaga dużego strukturalnego przeszczepu kości VGB (>1 cm3). przedoperacyjne lub śródoperacyjne ustalenia choroby zwyrodnieniowej stawu nadgarstkowego promieniowego; jeśli wystąpił znaczny zrost łódkowaty z zapadającą się chorobą zwyrodnieniową stawów, wówczas może być konieczne odnerwienie nadgarstka, osteotomia kości łódkowatej, czworokątne zespolenie, osteotomia nadgarstka proksymalnego, całkowite zespolenie nadgarstka itp.; zrost łódkowaty, martwica proksymalna, ale z prawidłową morfologią kości łódkowatej (np. nieprzemieszczone złamanie kości łódkowatej z niedostatecznym ukrwieniem bieguna proksymalnego); skrócenie zrostu kości łódkowatej bez martwicy kości. (1,2-ICSRA może być stosowany jako substytut płata dystalnego kości promieniowej).
Anatomia stosowana
Do tętnicy kolankowej MFC VBG dopływa szereg małych międzykostnych naczyń trofoblastycznych (średnio 30, 20–50), przy czym najobficiej unaczynienie występuje w tylnej części dolnej kłykcia przyśrodkowego kości udowej (średnio 6,4), a następnie w przedniej części górnej (średnio 4,9) (ryc. 2). Naczynia trofoblastyczne są unaczyniane głównie przez tętnicę kolankowatą zstępującą (DGA) i/lub tętnicę kolankowatą przyśrodkową górną (SMGA), która jest odgałęzieniem tętnicy udowej powierzchownej, a także odgałęzieniem nerwu stawowego, mięśniowo-skórnego i/lub nerwu podkolanowego. DGA wychodziła z powierzchownej tętnicy udowej proksymalnie do wyniosłości przyśrodkowej kostki przyśrodkowej lub w odległości 13,7 cm proksymalnie do powierzchni stawowej (10,5-17,5 cm), a stabilność rozgałęzienia wynosiła 89% w preparatach zwłok (ryc. 3). DGA wychodzi z powierzchownej tętnicy udowej w odległości 13,7 cm (10,5 cm-17,5 cm) proksymalnie do szczeliny kostki przyśrodkowej lub proksymalnie do powierzchni stawowej, przy czym preparat zwłok wykazał 100% stabilność rozgałęzienia i średnicę około 0,78 mm. Dlatego zarówno DGA, jak i SMGA są akceptowalne, chociaż ten pierwszy jest bardziej odpowiedni dla kości piszczelowych ze względu na długość i średnicę naczynia.
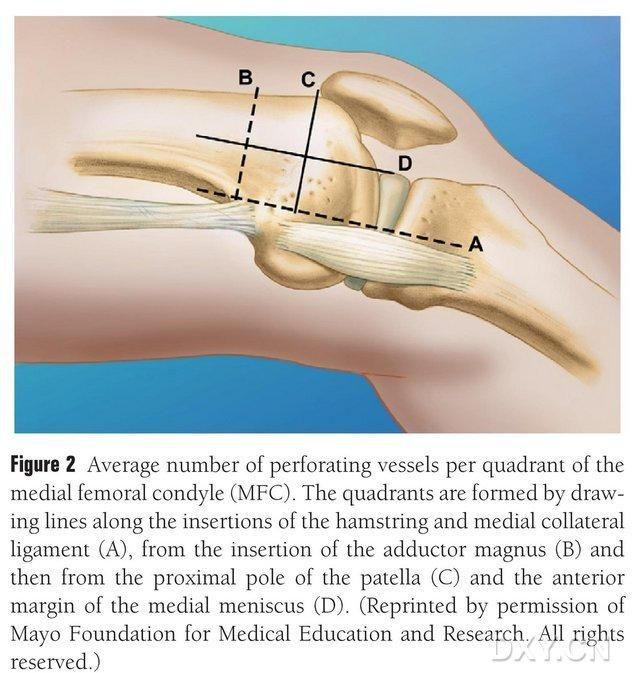
Ryc. 2. Czterokwadrantowy rozkład naczyń trofoblastu MFC wzdłuż linii poziomej pomiędzy mięśniem półścięgnistym a więzadłem pobocznym przyśrodkowym A, linia krętarza większego B, linia górnego bieguna rzepki C, linia łąkotki przedniej D.
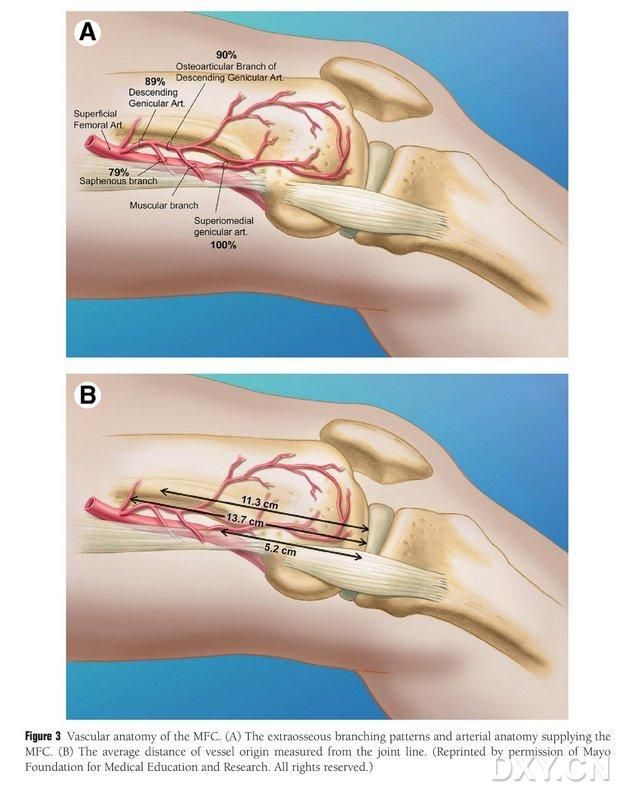
Rycina 3. Anatomia naczyniowa MFC: (A) Gałęzie pozakostne i anatomia naczyniowa trofoblastyczna MFC, (B) Odległość odgałęzień naczyniowych od linii stawu
Dostęp chirurgiczny
Pacjent jest ułożony w znieczuleniu ogólnym w pozycji leżącej na plecach, a operowana kończyna znajduje się na stole chirurgicznym ręki. Zazwyczaj płat kostny dawcy pobierany jest z kłykcia przyśrodkowego kości udowej po tej samej stronie, tak aby pacjent mógł poruszać się o kulach po operacji. Można również wybrać kolano przeciwległe, jeśli w wywiadzie występuje uraz lub operacja po tej samej stronie kolana. Kolano jest zgięte, a biodro obrócone na zewnątrz, a opaski uciskowe są założone zarówno na kończyny górne, jak i dolne. Dostęp operacyjny to rozszerzony dostęp Russe'a, z nacięciem zaczynającym się 8 cm proksymalnie od poprzecznego kanału nadgarstka i rozciągającym się dystalnie od promieniowej krawędzi ścięgna mięśnia zginacza promieniowego nadgarstka, a następnie zaginającym się w poprzecznym kanale nadgarstka w kierunku podstawy kciuka, kończącym się na poziomie krętarza większego. Pochewkę ścięgna mięśnia promieniowego najdłuższego nacina się i przeciąga łokciowo. Kość łódkowata zostaje odsłonięta poprzez ostre rozcięcie wzdłuż więzadła księżycowatego promieniowego i więzadła głowy kości łódkowatej promieniowej, z ostrożnym rozdzieleniem obwodowych tkanek miękkich kości łódkowatej, aby umożliwić dalsze odsłonięcie kości łódkowatej (Rycina 4). Należy potwierdzić obszar braku zrostu, jakość chrząstki stawowej oraz stopień niedokrwienia kości łódkowatej. Po poluzowaniu opaski uciskowej należy zbadać proksymalny biegun kości łódkowatej pod kątem punktowego krwawienia, aby ustalić, czy występuje martwica niedokrwienna. Jeśli martwica kości łódkowatej nie jest związana z zapaleniem stawów nadgarstka lub stawów międzynadgarstkowych kości promieniowej, można zastosować metodę MFC VGB.
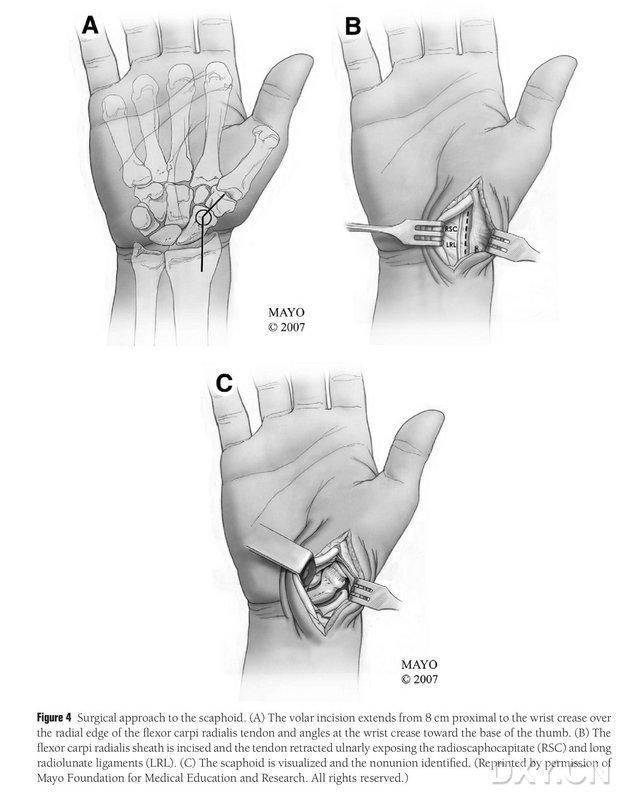
Rycina 4. Dostęp chirurgiczny od strony kości łódkowatej: (A) Nacięcie rozpoczyna się 8 cm od kanału poprzecznego nadgarstka i rozciąga krawędź promieniową ścięgna mięśnia zginacza promieniowego nadgarstka do dalszej części nacięcia, która jest złożona w kierunku podstawy kciuka w kanale poprzecznym nadgarstka. (B) Pochewkę ścięgna mięśnia najdłuższego promienia nacina się, ścięgno odciąga łokciowo, a kość łódkowatą odsłania się przez ostre rozcięcie wzdłuż więzadła księżycowatego promieniowego i więzadła głowy kości łódkowatej promieniowej. (C) Zidentyfikuj obszar przerwania ciągłości kostnej kości łódkowatej.
Nacięcie o długości 15-20 cm wykonuje się proksymalnie od linii stawu kolanowego, wzdłuż tylnego brzegu mięśnia udowego przyśrodkowego, a następnie mięsień odciąga się ku przodowi, aby odsłonić ukrwienie MFC (ryc. 5). Ukrwienie MFC jest zazwyczaj zaopatrywane przez gałęzie stawowe DGA i SMGA, zazwyczaj obejmując większą gałąź stawową DGA i odpowiadającą jej żyłę. Szypułę naczyniową uwalnia się proksymalnie, dbając o ochronę okostnej i naczyń trofoblastycznych na powierzchni kości.
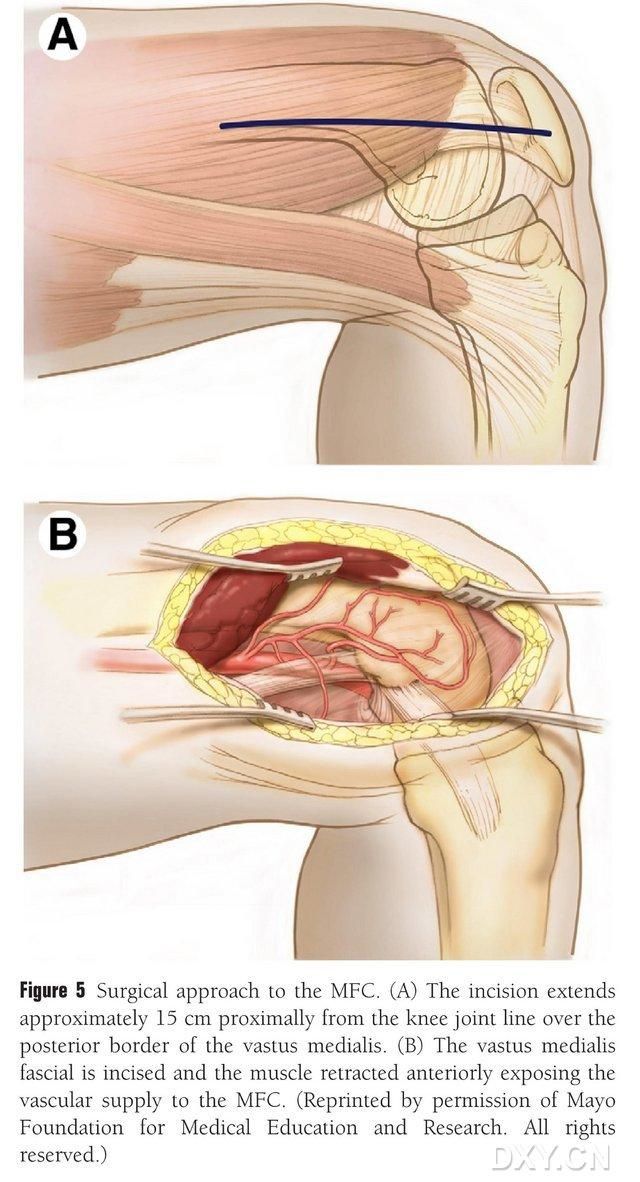
Rycina 5. Dostęp chirurgiczny do MFC: (A) Nacięcie o długości 15–20 cm wykonuje się proksymalnie wzdłuż tylnej krawędzi mięśnia udowego przyśrodkowego od linii stawu kolanowego. (B) Mięsień odciąga się ku przodowi, aby odsłonić dopływ krwi do MFC.
Przygotowanie kości łódkowatej
Deformację kość łódkowata (DISI) należy skorygować, a obszar przeszczepu kostnego (osteochondralnego) przygotować przed implantacją, zginając nadgarstek pod kontrolą fluoroskopową w celu przywrócenia prawidłowego kąta promieniowo-księżycowatego (ryc. 6). W celu unieruchomienia stawu promieniowo-księżycowatego przezskórnie nawierca się trzpień Kirschnera o średnicy około 1,5 mm (0,0625 stopy), a po wyprostowaniu nadgarstka odsłania się lukę zrostu kości łódkowatej. Przestrzeń złamania oczyszczono z tkanki miękkiej i dodatkowo podparto rozpieraczem płytkowym. Do spłaszczenia kości użyto małej piły szablastej, aby płat implantu przypominał bardziej strukturę prostokątną niż klin, co wymaga, aby luka kości łódkowatej była szersza po stronie dłoniowej niż po stronie grzbietowej. Po otwarciu szczeliny dokonuje się pomiaru ubytku w trzech wymiarach w celu określenia rozmiaru przeszczepu kostnego, który zazwyczaj wynosi 10–12 mm długości po każdej stronie przeszczepu.
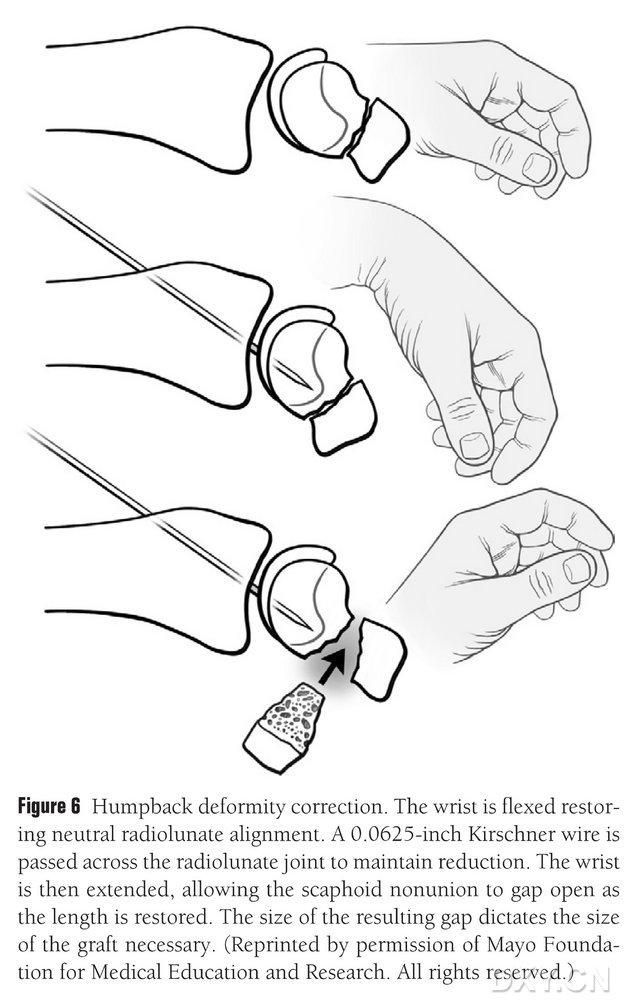
Rycina 6. Korekcja wygiętej do tyłu deformacji kości łódkowatej z fluoroskopowym zgięciem nadgarstka w celu przywrócenia prawidłowego ustawienia promieniowo-księżycowatego. Gwóźdź Kirschnera o średnicy 0,0625 stopy (około 1,5 mm) jest nawiercany przezskórnie od grzbietu do śródręcza, aby unieruchomić staw promieniowo-księżycowaty, odsłaniając lukę zrostu łódkowatego i przywracając prawidłową wysokość kości łódkowatej po wyprostowaniu nadgarstka. Rozmiar luki pozwala przewidzieć rozmiar płata, który będzie musiał zostać przechwycony.
Osteotomia
Obszar unaczyniony kłykcia przyśrodkowego kości udowej jest wybierany jako obszar ekstrakcji kości, a obszar ekstrakcji kości jest odpowiednio oznaczony. Należy uważać, aby nie uszkodzić więzadła pobocznego przyśrodkowego. Okostna jest nacinana, a następnie za pomocą piły posuwisto-zwrotnej wycinany jest prostokątny płat kostny o odpowiednim rozmiarze do pożądanego płata. Drugi blok kostny jest cięty pod kątem 45° wzdłuż jednej strony, aby zapewnić integralność płata (ryc. 7). Należy uważać, aby nie oddzielić okostnej, kości korowej i kości gąbczastej płata. Należy zwolnić opaskę uciskową kończyny dolnej, aby obserwować przepływ krwi przez płat, a szypułę naczyniową należy uwolnić proksymalnie na co najmniej 6 cm, aby umożliwić późniejsze zespolenie naczyniowe. W razie potrzeby można kontynuować niewielki fragment kości gąbczastej w obrębie kłykcia kości udowej. Ubytek kłykcia kości udowej wypełnia się przeszczepem kostnym, a nacięcie drenuje się i zamyka warstwowo.
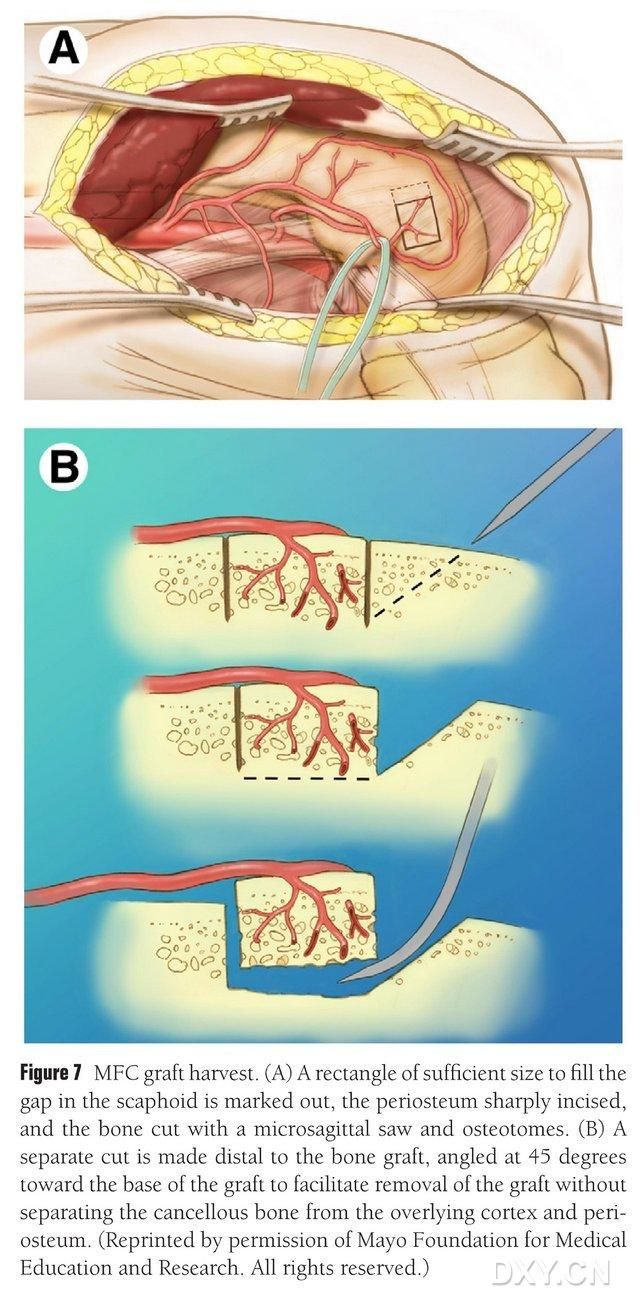
Rycina 7. Usuwanie płata kostnego MFC. (A) Zaznacza się obszar osteotomii wystarczający do wypełnienia przestrzeni łódkowatej, nacina się okostną i wycina się piłą posuwisto-zwrotną prostokątny płat kostny o odpowiednim rozmiarze dla pożądanego płata. (B) Drugi kawałek kości odcina się wzdłuż jednej strony pod kątem 45°, aby zapewnić integralność płata.
Implantacja i fiksacja płata
Płat kostny jest przycinany do odpowiedniego kształtu, uważając, aby nie uciskać szypuły naczyniowej ani nie zdzierać okostnej. Płat jest delikatnie wszczepiany w obszar ubytku kości łódkowatej, unikając opukiwania, i mocowany pustymi śrubami łódkowatymi. Zadbano o to, aby brzeg dłoniowy wszczepionego bloku kostnego był zrównany z brzegiem dłoniowym kości łódkowatej lub aby był lekko wciśnięty, aby uniknąć ucisku. Wykonano fluoroskopię w celu potwierdzenia morfologii kości łódkowatej, linii siły nacisku i położenia śruby. Zespolono tętnicę płata naczyniowego z tętnicą promieniową, koniec do boku, a koniec żylny z żyłą towarzyszącą tętnicy promieniowej, koniec do końca (Rycina 8). Torebka stawowa została naprawiona, ale szypuła naczyniowa została pominięta.
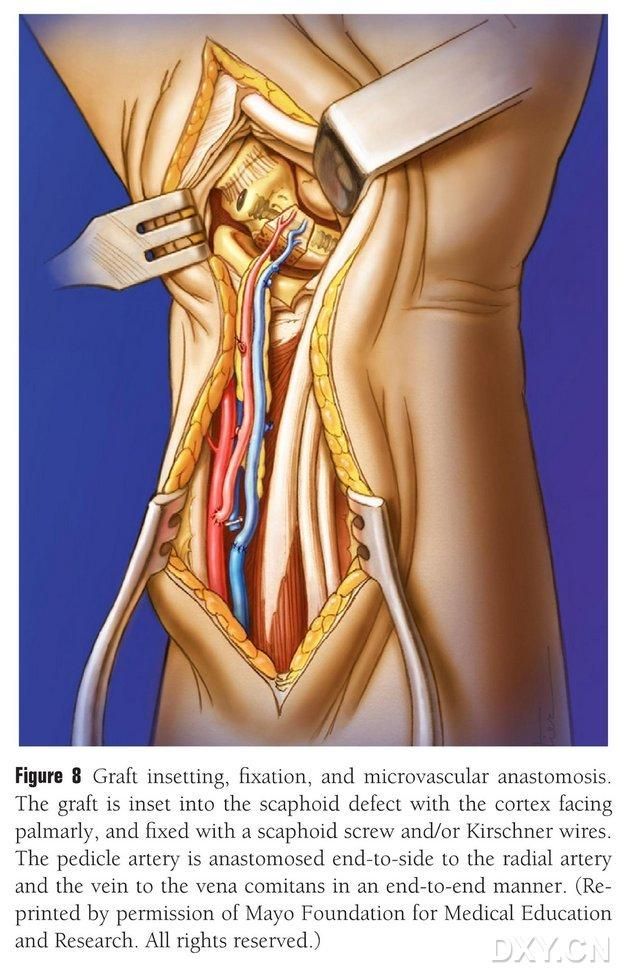
Rycina 8. Implantacja płata kostnego, jego fiksacja i zespolenie naczyniowe. Płat kostny jest delikatnie implantowany w obszarze ubytku kości łódkowatej i mocowany za pomocą pustych śrub łódkowatych lub gwoździ Kirschnera. Należy zadbać o to, aby brzeg śródręcza wszczepionego bloku kostnego był zlicowany z brzegiem śródręcza kości łódkowatej lub lekko wklęsły, aby uniknąć ucisku. Zespolenie tętnicy płata naczyniowego z tętnicą promieniową wykonano koniec do końca, a koniec żyły z żyłą towarzyszącą tętnicy promieniowej wykonano koniec do końca.
Rehabilitacja pooperacyjna
Doustna aspiryna 325 mg na dobę (przez 1 miesiąc). Pooperacyjne obciążanie kończyny jest dozwolone. Hamowanie kolanem może zmniejszyć dyskomfort pacjenta, w zależności od jego zdolności poruszania się w odpowiednim momencie. Przeciwstronne wsparcie jedną kulą ortopedyczną może zmniejszyć ból, ale długotrwałe wsparcie kulami ortopedycznymi nie jest konieczne. Szwy zdjęto 2 tygodnie po operacji, a gips Muenster lub gips na długie ramię i kciuk utrzymywano przez 3 tygodnie. Następnie gips na krótkie ramię i kciuk jest stosowany do czasu wygojenia złamania. Zdjęcia rentgenowskie wykonuje się w odstępach 3-6 tygodni, a gojenie złamania potwierdza tomografia komputerowa. Następnie należy stopniowo wprowadzać czynne i bierne ćwiczenia zginania i prostowania, a intensywność i częstotliwość ćwiczeń należy stopniowo zwiększać.
Poważne komplikacje
Do głównych powikłań stawu kolanowego należą ból kolana lub uszkodzenie nerwu. Ból kolana występował głównie w ciągu 6 tygodni po operacji i nie stwierdzono utraty czucia ani bolesnego nerwiaka spowodowanego uszkodzeniem nerwu udowo-piszczelowego. Do głównych powikłań ze strony nadgarstka należały: oporny na leczenie staw rzekomy, ból, sztywność stawów, osłabienie, postępująca choroba zwyrodnieniowa stawu promieniowego nadgarstka lub kości międzynadgarstkowych, a także ryzyko heterotopowego kostnienia okostnej.
Bezpłatny przeszczep unaczynionego kłykcia przyśrodkowego kości udowej w przypadku nieprawidłowych zrostów kości łódeczkowatej z martwicą jałową bieguna bliższego i zapadnięciem nadgarstka
Czas publikacji: 28 maja 2024 r.










