W ciągu ostatnich kilku dekad częstość występowania złamań bliższego końca kości ramiennej (PHF) wzrosła o ponad 28%, a wskaźnik leczenia operacyjnego wzrósł o ponad 10% u pacjentów w wieku 65 lat i starszych. Oczywiście, zmniejszona gęstość kości i zwiększona liczba upadków to główne czynniki ryzyka u rosnącej populacji osób starszych. Chociaż dostępne są różne metody leczenia operacyjnego złamań bliższego końca kości ramiennej z przemieszczeniem lub niestabilnością, nie ma konsensusu co do najlepszego podejścia chirurgicznego u osób starszych. Rozwój płytek stabilizujących kątowo zapewnił opcję leczenia operacyjnego PHF, ale należy wziąć pod uwagę wysoki wskaźnik powikłań, sięgający 40%. Najczęściej zgłaszanymi powikłaniami są: zapadnięcie się kości w wyniku przywiedzenia z wybiciem śruby oraz martwica jałowa (AVN) głowy kości ramiennej.
Anatomiczna repozycja złamania, przywrócenie momentu obrotowego kości ramiennej oraz precyzyjne podskórne zespolenie śruby mogą ograniczyć tego typu powikłania. Ze względu na osłabioną jakość kości bliższego końca kości ramiennej spowodowaną osteoporozą, zespolenie śrubą jest często trudne. Aby rozwiązać ten problem, wzmocnienie połączenia kość-śruba w przypadku słabej jakości kości poprzez nałożenie cementu kostnego na bazie polimetakrylanu metylu (PMMA) wokół końcówki śruby to nowe podejście poprawiające siłę wiązania implantu.
Celem niniejszego badania była ocena i analiza wyników radiograficznych pacjentów z PHF leczonych płytkami stabilizacyjnymi pod kątem i dodatkowym wzmocnieniem końcówki śruby u pacjentów powyżej 60. roku życia.
Ⅰ.Materiał i metoda
Łącznie 49 pacjentów przeszło zabieg założenia płytek stabilizowanych kątowo i dodatkowego wzmocnienia cementem za pomocą śrub w przypadku PHF, a 24 pacjentów włączono do badania na podstawie kryteriów włączenia i wyłączenia.
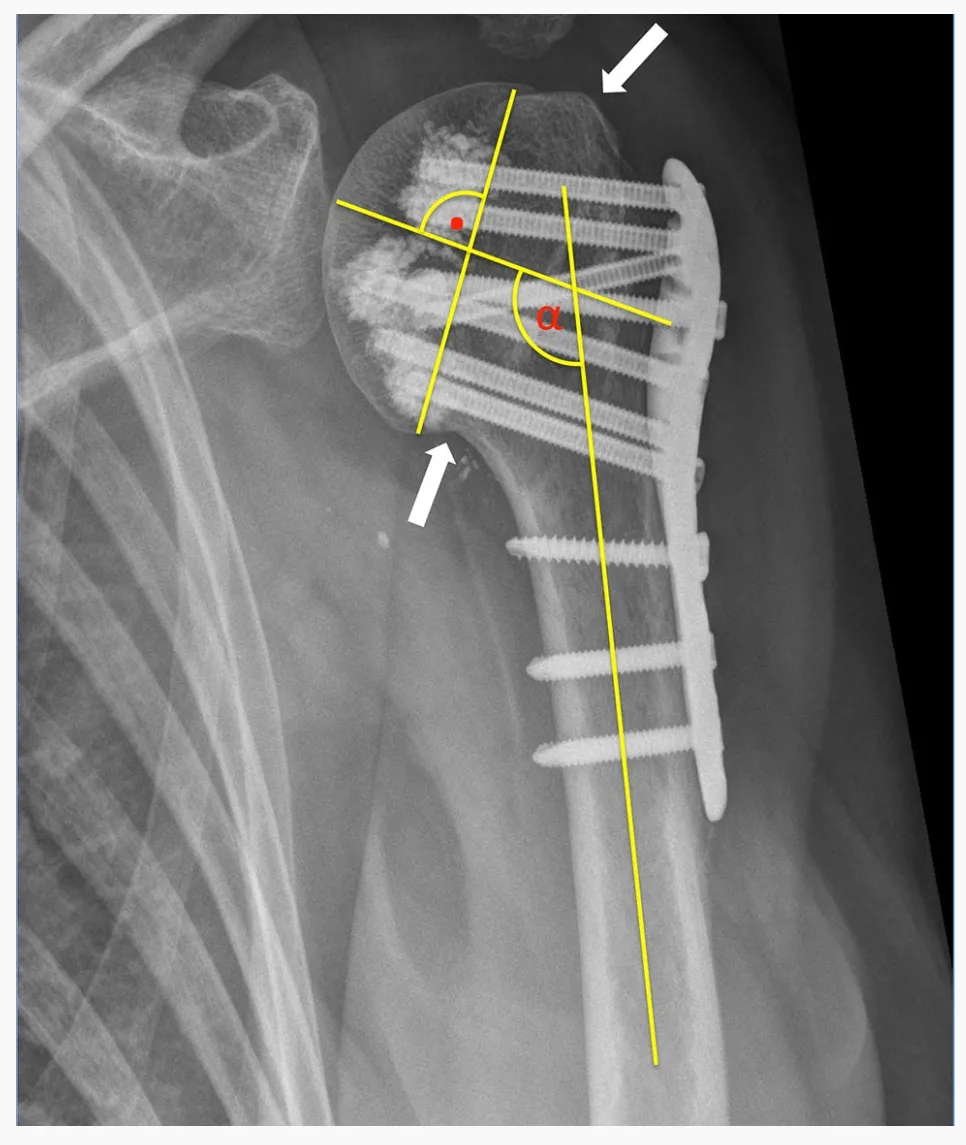
Wszystkie 24 złamania kości ramiennej (PHF) sklasyfikowano według systemu klasyfikacji HGLS wprowadzonego przez Sukthankara i Hertela, wykorzystując przedoperacyjne tomografie komputerowe. Oceniono zarówno zdjęcia rentgenowskie przedoperacyjne, jak i pooperacyjne. Prawidłowe nastawienie anatomiczne złamania uznawano za osiągnięte, gdy guzowatość głowy kości ramiennej została ponownie nastawiona i wykazywała mniej niż 5 mm szczeliny lub przemieszczenia. Przywodzenie zdefiniowano jako nachylenie głowy kości ramiennej względem trzonu kości ramiennej mniejsze niż 125°, a koślawość – jako kąt powyżej 145°.
Pierwotną penetrację śruby zdefiniowano jako penetrację końcówki śruby przez granicę warstwy korowej rdzenia kręgowego głowy kości ramiennej. Wtórne przemieszczenie złamania zdefiniowano jako przemieszczenie zredukowanej guzowatości o ponad 5 mm i/lub zmianę kąta nachylenia odłamu głowy o ponad 15° na kontrolnym zdjęciu rentgenowskim w porównaniu ze zdjęciem śródoperacyjnym.
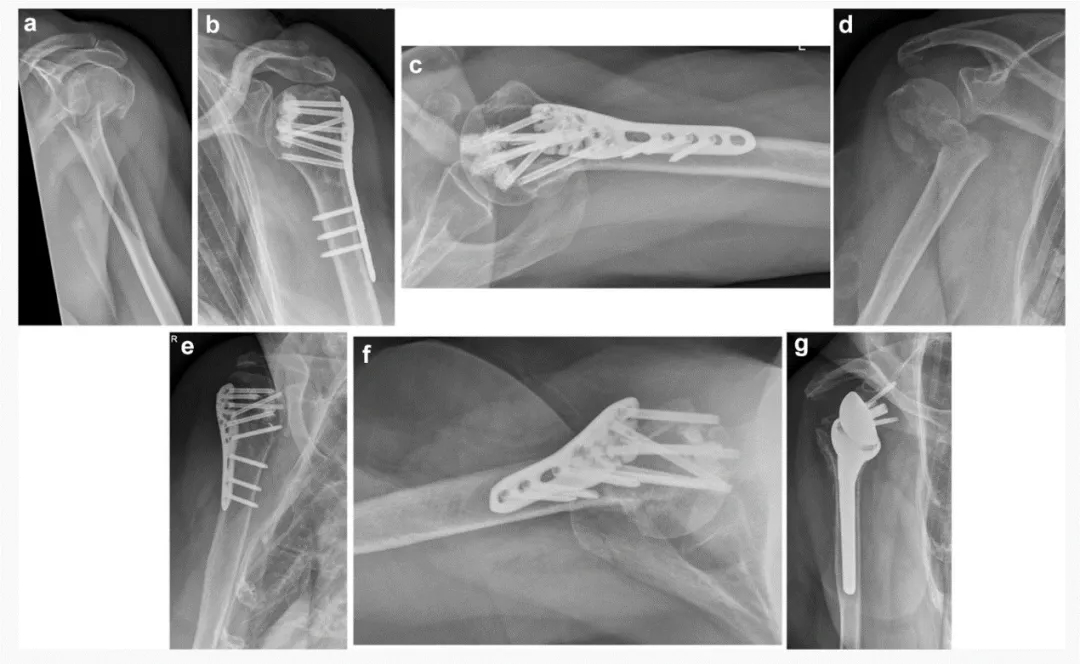
Wszystkie zabiegi przeprowadzono z dostępu przez mięsień naramienny większy. Nastawienie złamania i pozycjonowanie płytki przeprowadzono standardowo. Technika augmentacji śrubowo-cementowej wymagała 0,5 ml cementu do augmentacji końcówki śruby.
Po operacji wykonano unieruchomienie barku w specjalnie zaprojektowanym temblaku przez 3 tygodnie. Wczesne bierne i wspomagane ruchy czynne z modulacją bólu rozpoczęto 2 dni po operacji, aby uzyskać pełny zakres ruchu (ROM).
II.Konsekwencja.
Wyniki: Do badania włączono 24 pacjentów, ze średnią wieku 77,5 lat (zakres 62–96 lat). Dwudziestu jeden pacjentów było płci żeńskiej i trzech płci męskiej. Pięć złamań dwuodłamowych, 12 złamań trzyodłamowych i siedem złamań czteroodłamowych leczono operacyjnie przy użyciu kątowych płytek stabilizacyjnych i dodatkowej augmentacji śrubowo-cementowej. Trzy z 24 złamań były złamaniami głowy kości ramiennej. Nastawienie anatomiczne uzyskano u 12 z 24 pacjentów; całkowitą repozycję przyśrodkowej warstwy korowej uzyskano u 15 z 24 pacjentów (62,5%). Po 3 miesiącach od operacji u 20 z 21 pacjentów (95,2%) uzyskano zrost złamania, z wyjątkiem 3 pacjentów, którzy wymagali wczesnej operacji rewizyjnej.
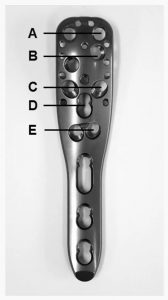


U jednego pacjenta doszło do wczesnego wtórnego przemieszczenia (rotacji tylnej fragmentu głowy kości ramiennej) 7 tygodni po operacji. 3 miesiące po operacji wykonano zabieg rewizyjny z odwróconą całkowitą endoprotezoplastyką stawu ramiennego. Pierwotne przebicie śruby spowodowane niewielkim dostawowym wyciekiem cementu (bez znacznej erozji stawu) zaobserwowano u 3 pacjentów (w tym 2 ze złamaniami głowy kości ramiennej) podczas pooperacyjnego badania radiologicznego. Przebicie śruby stwierdzono w warstwie C płytki stabilizującej kąt u 2 pacjentów, a w warstwie E u innego pacjenta (ryc. 3). U 2 z tych 3 pacjentów rozwinęła się martwica jałowa (AVN). Pacjenci przeszli zabieg rewizyjny z powodu rozwoju AVN (tab. 1, 2).
3.Dyskusja.
Najczęstszym powikłaniem w złamaniach bliższego końca kości ramiennej (PHF), oprócz rozwoju martwicy jałowej (AVN), jest przemieszczenie śruby z następującym po nim zapadnięciem się odłamu głowy kości ramiennej w wyniku przywodzenia. Badanie wykazało, że augmentacja śrubą cementową skutkowała wskaźnikiem zrostu 95,2% po 3 miesiącach, wskaźnikiem przemieszczenia wtórnego 4,2%, wskaźnikiem AVN 16,7% i całkowitym wskaźnikiem rewizji 16,7%. Augmentacja śrub cementową skutkowała wskaźnikiem przemieszczenia wtórnego 4,2% bez zapadnięcia się odwodzenia, co jest niższym wskaźnikiem w porównaniu z około 13,7-16% w przypadku konwencjonalnej stabilizacji płytką kątową. Zdecydowanie zalecamy podjęcie wysiłków w celu uzyskania odpowiedniej repozycji anatomicznej, zwłaszcza przyśrodkowej warstwy korowej kości ramiennej w przypadku stabilizacji PHF płytką kątową. Nawet jeśli zastosuje się dodatkową augmentację końcówki śruby, należy wziąć pod uwagę dobrze znane potencjalne kryteria niepowodzenia.
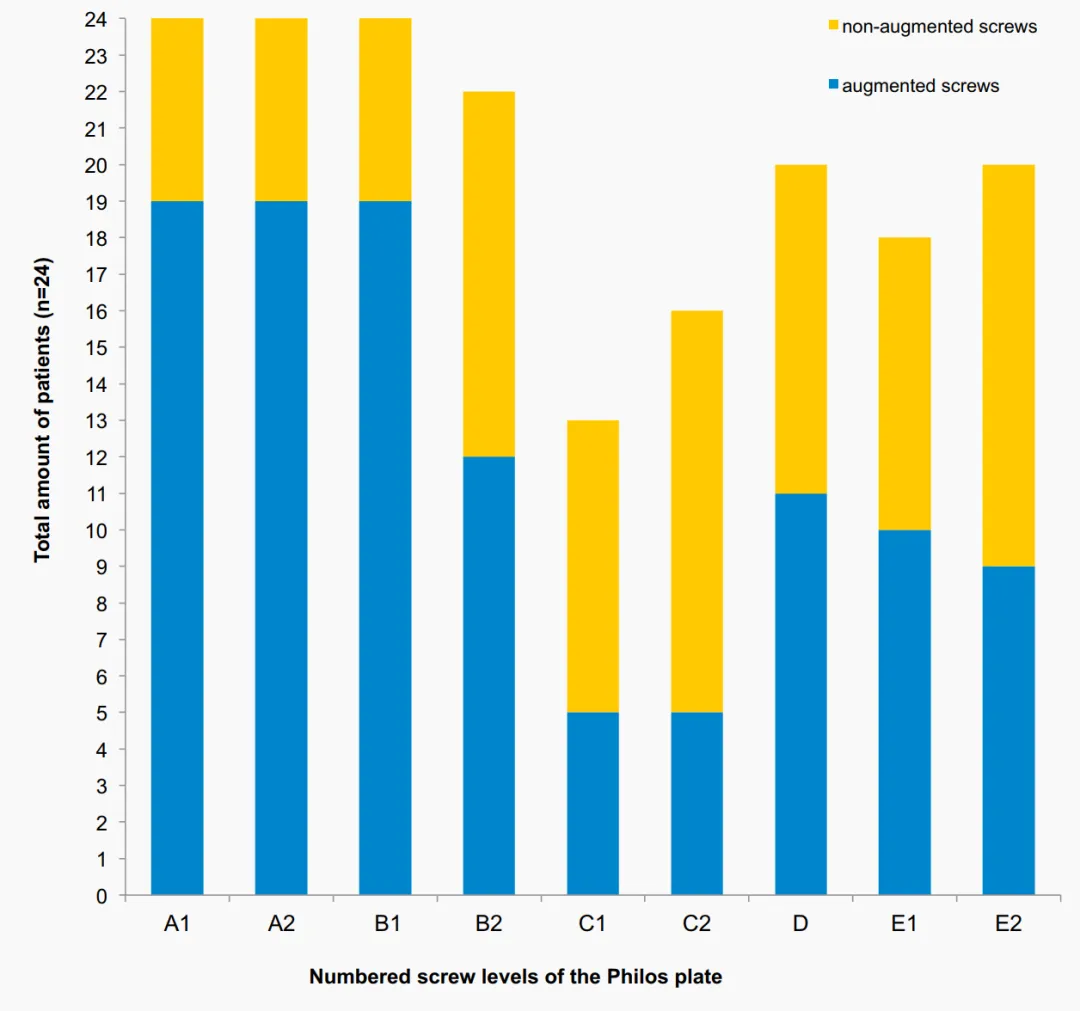
Całkowity wskaźnik rewizji wynoszący 16,7% przy zastosowaniu augmentacji końcówką śrubową w tym badaniu mieści się w dolnym zakresie wcześniej opublikowanych wskaźników rewizji dla tradycyjnych płytek stabilizujących kątowo w PHF, które wykazały wskaźniki rewizji w populacji osób starszych w zakresie od 13% do 28%. Nie ma oczekiwania. Prospektywne, randomizowane, kontrolowane badanie wieloośrodkowe przeprowadzone przez Hengg i wsp. nie wykazało korzyści z augmentacji śrubą cementową. Spośród łącznie 65 pacjentów, którzy ukończyli roczny okres obserwacji, uszkodzenie mechaniczne wystąpiło u 9 pacjentów, a w grupie augmentacji u 3. Martwica tętniczo-żylna (AVN) wystąpiła u 2 pacjentów (10,3%) i u 2 pacjentów (5,6%) w grupie bez wzmocnienia. Ogólnie rzecz biorąc, nie było istotnych różnic w występowaniu zdarzeń niepożądanych i wyników klinicznych między obiema grupami. Chociaż badania te koncentrowały się na wynikach klinicznych i radiologicznych, nie oceniały zdjęć rentgenowskich tak szczegółowo, jak w tym badaniu. Ogólnie rzecz biorąc, powikłania wykryte radiologicznie były podobne do tych w tym badaniu. Żadne z tych badań nie zgłosiło dostawowego wycieku cementu, z wyjątkiem badania Hengg i wsp., którzy zaobserwowali to zdarzenie niepożądane u jednego pacjenta. W niniejszym badaniu pierwotną penetrację śruby zaobserwowano dwukrotnie na poziomie C i raz na poziomie E, z późniejszym dostawowym wyciekiem cementu bez żadnego znaczenia klinicznego. Środek kontrastowy wstrzykiwano pod kontrolą fluoroskopową przed zastosowaniem augmentacji cementem do każdej śruby. Należy jednak wykonać różne obrazy radiologiczne w różnych pozycjach ramienia i ocenić je dokładniej, aby wykluczyć jakąkolwiek pierwotną penetrację śruby przed zastosowaniem cementu. Ponadto należy unikać cementowego wzmocnienia śrub na poziomie C (rozbieżna konfiguracja śrub) ze względu na wyższe ryzyko głównej penetracji śruby i późniejszego wycieku cementu. Augmentacja końcówki śruby cementowej nie jest zalecana u pacjentów ze złamaniami głowy kości ramiennej ze względu na wysokie ryzyko dostawowego wycieku obserwowanego w tym typie złamania (obserwowane u 2 pacjentów).
VI. Wnioski.
W leczeniu złamań kości udowej (PHF) płytkami stabilizowanymi kątowo z użyciem cementu PMMA, augmentacja końcówki śruby cementowej jest niezawodną techniką chirurgiczną, która poprawia mocowanie implantu do kości, co skutkuje niskim wskaźnikiem przemieszczenia wtórnego wynoszącym 4,2% u pacjentów z osteoporozą. W porównaniu z istniejącą literaturą, zaobserwowano zwiększoną częstość występowania martwicy jałowej (AVN), głównie w przypadku ciężkich złamań, co należy wziąć pod uwagę. Przed zastosowaniem cementu należy dokładnie wykluczyć dostawowy wyciek cementu, podając środek kontrastowy. Ze względu na wysokie ryzyko dostawowego wycieku cementu w złamaniach głowy kości ramiennej, nie zalecamy augmentacji końcówki śruby cementowej w tym złamaniu.
Czas publikacji: 06-08-2024










