Urazy stawu skokowego to częsty uraz sportowy, który występuje w około 25% przypadków urazów układu mięśniowo-szkieletowego, przy czym najczęstsze są urazy więzadła pobocznego strzałkowego (LCL). Jeśli poważny stan nie zostanie odpowiednio wcześnie leczony, łatwo może prowadzić do nawracających skręceń, a w poważniejszych przypadkach może to wpłynąć na funkcjonowanie stawu skokowego. Dlatego niezwykle ważne jest wczesne diagnozowanie i leczenie urazów u pacjentów. Niniejszy artykuł koncentruje się na umiejętnościach diagnostycznych w zakresie urazów więzadła pobocznego strzałkowego stawu skokowego, aby pomóc lekarzom w poprawie trafności diagnozy.
I. Anatomia
Więzadło skokowo-strzałkowe przednie (ATFL): spłaszczone, zrośnięte z torebką boczną, rozpoczynające się przed kością strzałkową i kończące się przed trzonem kości skokowej.
Więzadło piętowo-strzałkowe (CFL): ma kształt sznura, rozpoczyna się na przednim brzegu dalszej kostki bocznej i kończy na kości piętowej.
Więzadło skokowo-strzałkowe tylne (PTFL): ma swój początek na przyśrodkowej powierzchni kostki bocznej i kończy się z tyłu kości skokowej przyśrodkowej.
Sam ATFL odpowiadał za około 80% urazów, podczas gdy ATFL w połączeniu z urazami CFL stanowiło około 20%.
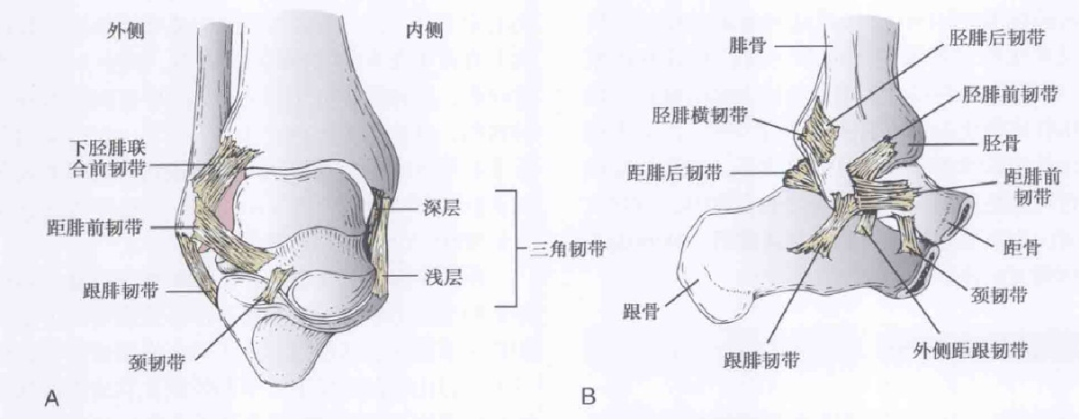
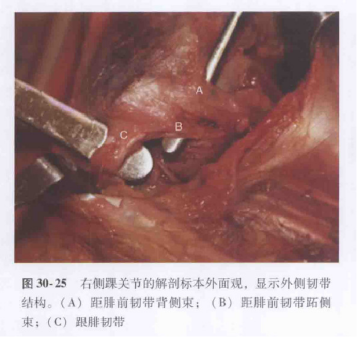
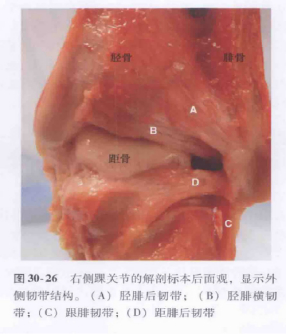
Schematyczny diagram i diagram anatomiczny więzadła pobocznego bocznego stawu skokowego
II. Mechanizm urazu
Urazy supinacji: więzadło skokowo-strzałkowe przednie
uszkodzenie więzadła piętowo-strzałkowego: więzadło piętowo-strzałkowe
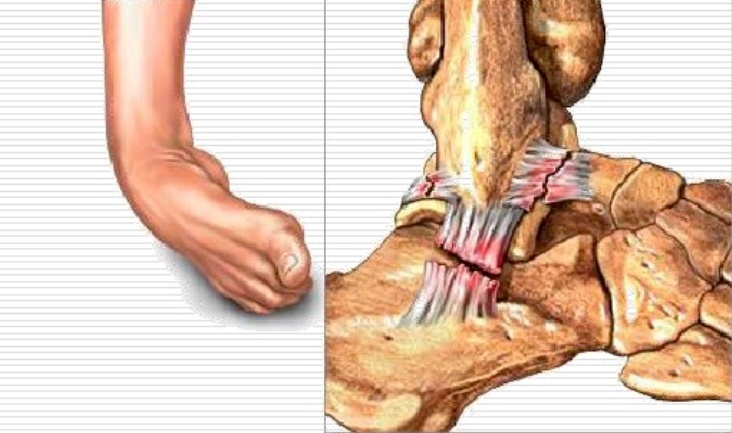
III. Klasyfikacja obrażeń
Stopień I: naciągnięcie więzadła, brak widocznego pęknięcia więzadła, rzadko obrzęk lub tkliwość, brak oznak utraty funkcji;
Stopień II: częściowe makroskopowe pęknięcie więzadła, umiarkowany ból, obrzęk i tkliwość oraz niewielkie upośledzenie funkcji stawu;
Stopień III: więzadło ulega całkowitemu rozerwaniu i traci swoją integralność, czemu towarzyszy znaczny obrzęk, krwawienie i tkliwość, a także wyraźna utrata funkcji i objawy niestabilności stawu.
IV. Badanie kliniczne Test szufladkowy
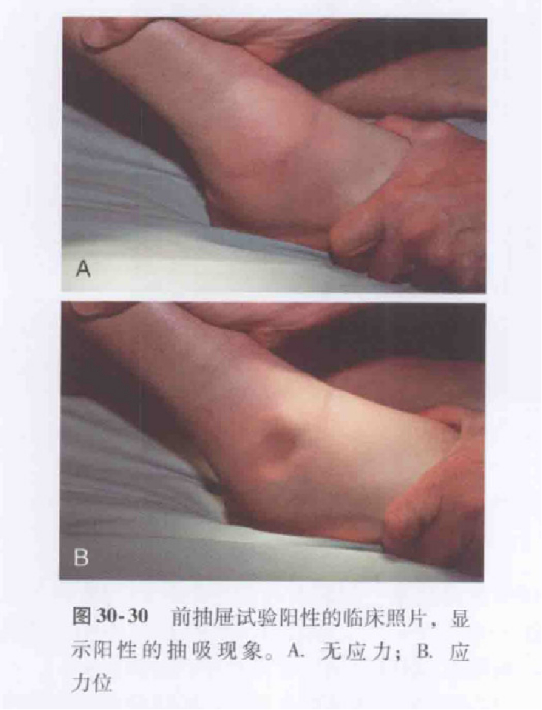
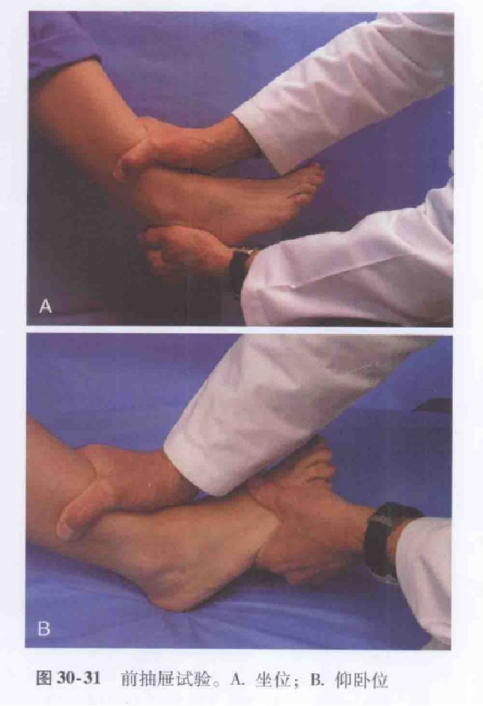
Pacjent siedzi ze zgiętym kolanem i końcem łydki zwisającym, a osoba badająca jedną ręką przytrzymuje kość piszczelową w miejscu, a drugą wypycha stopę do przodu za piętę.
Alternatywnie, pacjent leży na plecach lub siedzi z kolanem zgiętym pod kątem 60–90 stopni, piętą przylegającą do podłoża, a osoba przeprowadzająca badanie wywiera tylny nacisk na kość piszczelową dalszą.
Wynik dodatni przewiduje zerwanie więzadła skokowo-strzałkowego przedniego.
Test wytrzymałości inwersyjnej
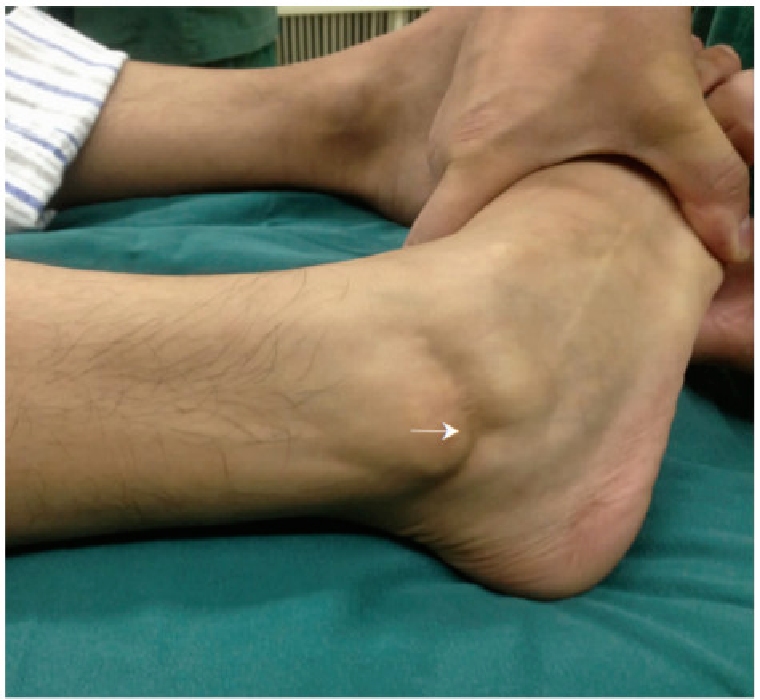
Unieruchomiono staw skokowy w części bliższej, a do stawu dalszego przyłożono nacisk szpotawy, aby ocenić kąt pochylenia kości skokowej.
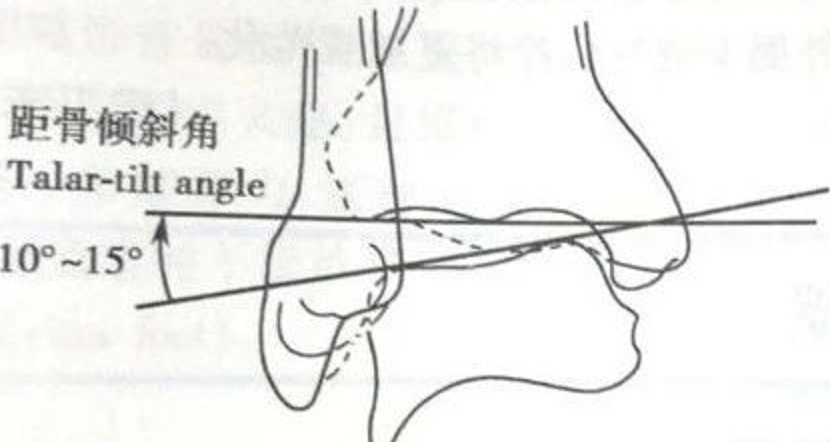
W porównaniu ze stroną przeciwną, >5° jest podejrzanie dodatnie, a >10° jest dodatnie; lub jednostronne >15° jest dodatnie.
Czynnik dodatni w prognozowaniu zerwania więzadła piętowo-strzałkowego.
Badania obrazowe
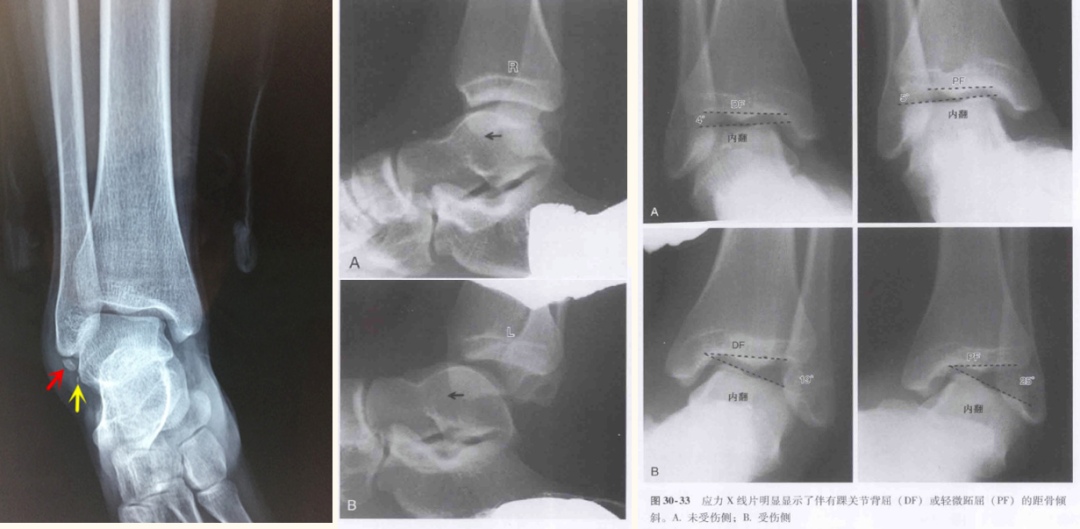
Zdjęcia rentgenowskie typowych urazów stawu skokowego w sporcie
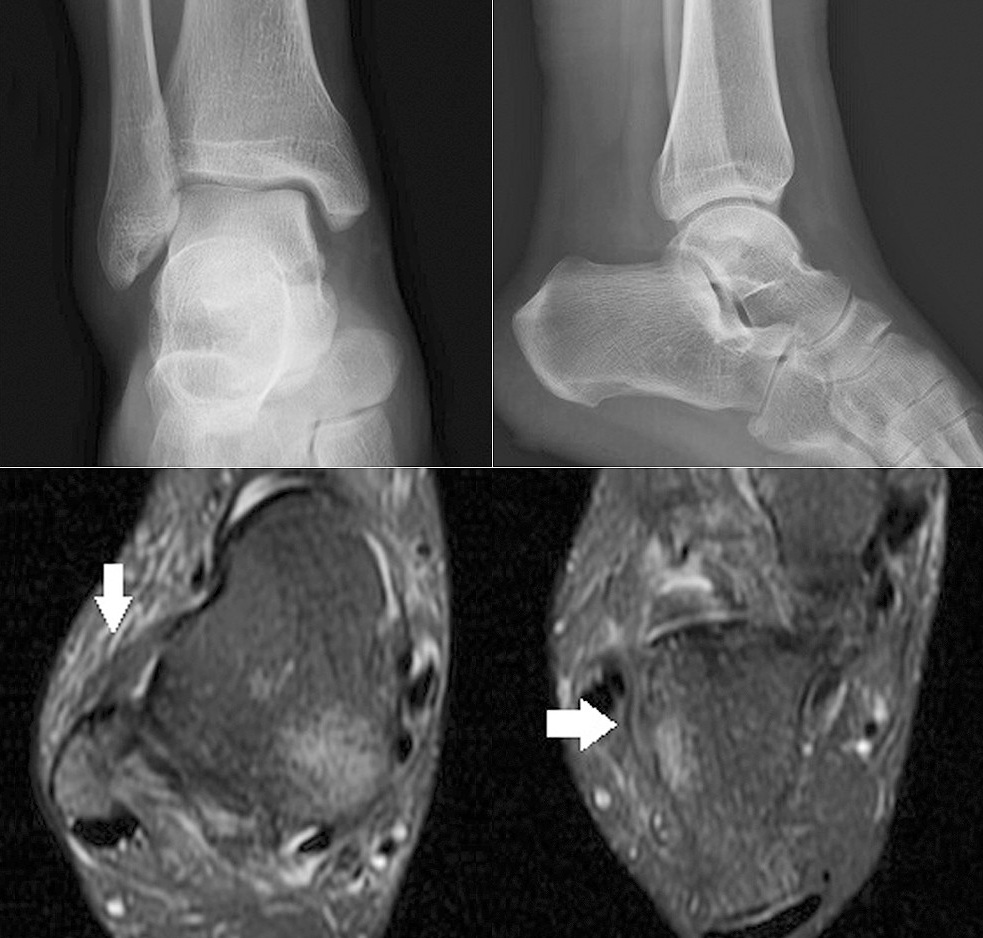
Zdjęcia rentgenowskie są negatywne, ale rezonans magnetyczny pokazuje uszkodzenia więzadeł skokowo-strzałkowych przednich i piętowo-strzałkowych
Zalety: RTG jest pierwszym wyborem w badaniu, które jest ekonomiczne i proste; Stopień urazu ocenia się na podstawie stopnia nachylenia kości skokowej. Wady: Słaba widoczność tkanek miękkich, zwłaszcza struktur więzadłowych, które są ważne dla utrzymania stabilności stawu.
Rezonans magnetyczny
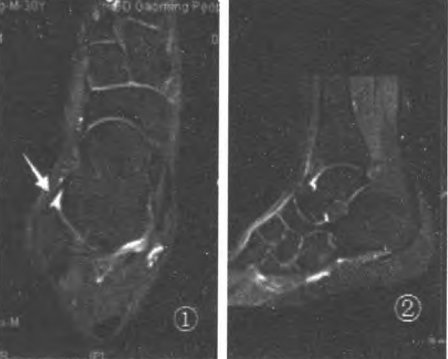
Ryc.1 Pozycja skośna 20° pokazała najlepsze uwidocznienie więzadła skokowo-strzałkowego przedniego (ATFL); Ryc.2 Linia azymutu skanu ATFL
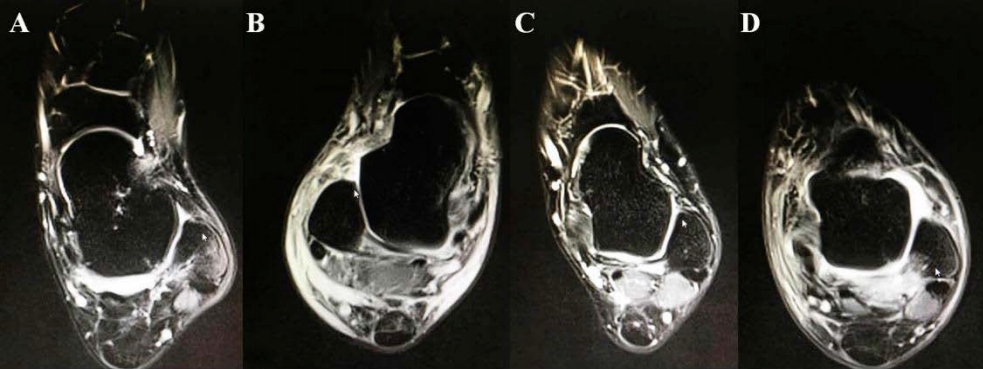
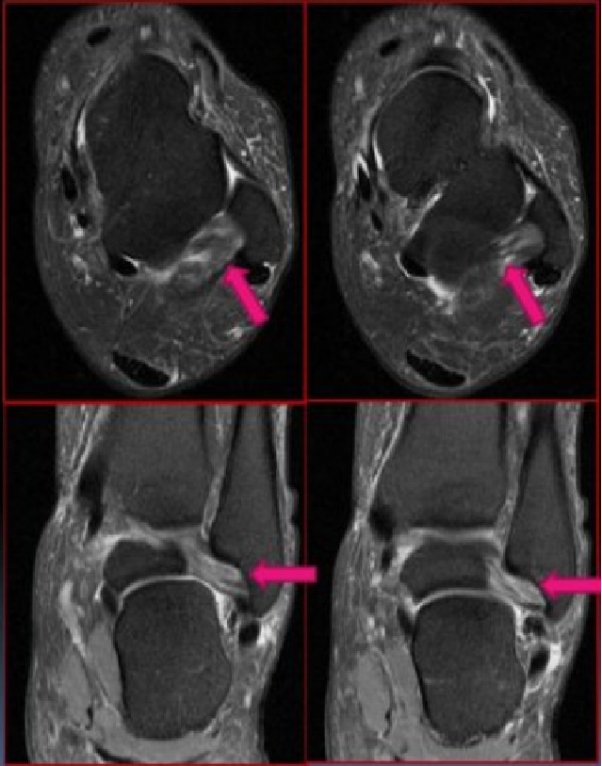
Badania MRI różnych uszkodzeń więzadła skokowo-strzałkowego przedniego wykazały: (A) pogrubienie i obrzęk więzadła skokowo-strzałkowego przedniego; (B) zerwanie więzadła skokowo-strzałkowego przedniego; (C) zerwanie więzadła skokowo-strzałkowego przedniego; (D) uszkodzenie więzadła skokowo-strzałkowego przedniego ze złamaniem awulsyjnym.
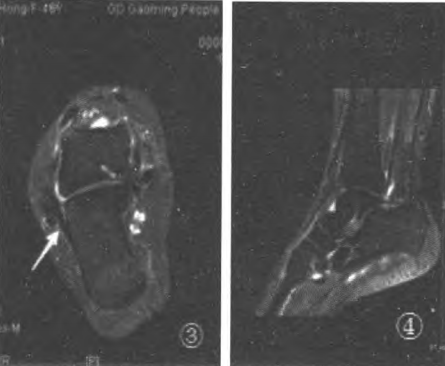
Ryc.3 Pozycja skośna -15° wykazała najlepsze uwidocznienie więzadła piętowo-strzałkowego (CFI);
Rys. 4. Azymut skanowania CFL
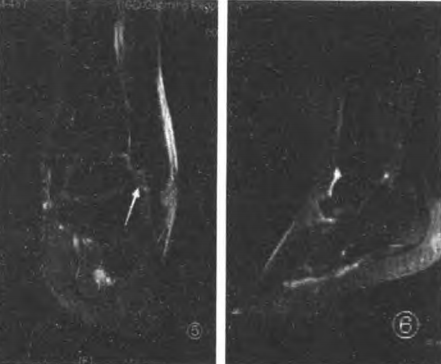
Ostre, całkowite rozerwanie więzadła piętowo-strzałkowego
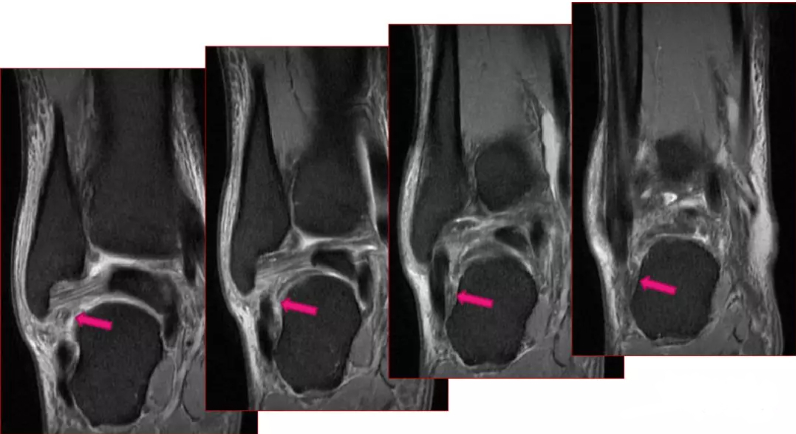
Rycina 5: Widok w płaszczyźnie czołowej przedstawia najlepszy fragment więzadła skokowo-strzałkowego tylnego (PTFL);
Rys.6 Azymut skanowania PTFL
Częściowe rozerwanie więzadła skokowo-strzałkowego tylnego
Stopień rozpoznania:
Klasa I: Brak uszkodzeń;
Stopień II: stłuczenie więzadła, dobra ciągłość tekstury, pogrubienie więzadeł, hipoechogeniczność, obrzęk otaczających tkanek;
Stopień III: niepełna morfologia więzadeł, ścieńczenie lub częściowe przerwanie ciągłości tekstury, pogrubienie więzadeł i zwiększony sygnał;
Stopień IV: całkowite przerwanie ciągłości więzadła, któremu mogą towarzyszyć złamania awulsyjne, pogrubienie więzadeł i wzmożony sygnał miejscowy lub rozproszony.
Zalety: Wysoka rozdzielczość w przypadku tkanek miękkich, wyraźna obserwacja rodzajów urazów więzadeł. Możliwość uwidocznienia uszkodzeń chrząstki, stłuczeń kości i ogólnego stanu urazu złożonego.
Wady: Nie jest możliwe dokładne określenie, czy doszło do przerwania złamań i uszkodzeń chrząstki stawowej; Ze względu na złożoność więzadeł stawu skokowego, skuteczność badania jest niska; Kosztowne i czasochłonne.
Ultradźwięki o wysokiej częstotliwości
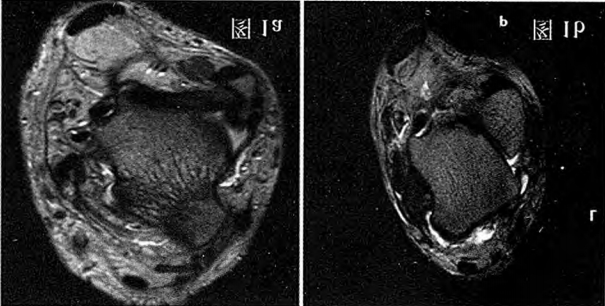
Rycina 1a: Uszkodzenie więzadła skokowo-strzałkowego przedniego, częściowe rozerwanie; Rycina 1b: Więzadło skokowo-strzałkowe przednie jest całkowicie rozerwane, kikut jest pogrubiony, a w przestrzeni bocznej przedniej widoczny jest duży wysięk.
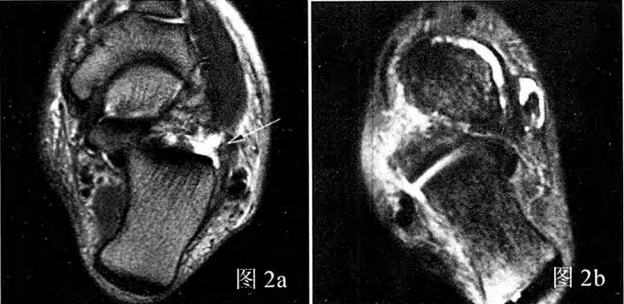
Rycina 2a: Uszkodzenie więzadła piętowo-strzałkowego, częściowe rozerwanie; Rycina 2b: Uszkodzenie więzadła piętowo-strzałkowego, całkowite zerwanie
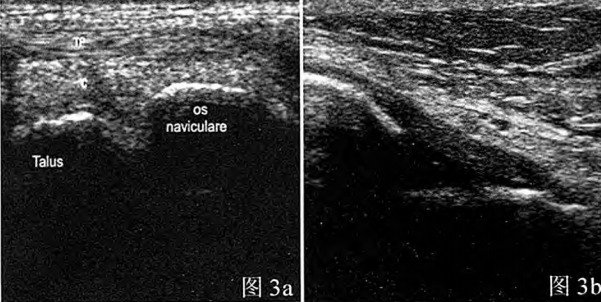
Rycina 3a: Prawidłowe więzadło skokowo-strzałkowe przednie: obraz ultrasonograficzny przedstawiający jednorodną hipoechogeniczną strukturę w kształcie odwróconego trójkąta; Rycina 3b: Prawidłowe więzadło piętowo-strzałkowe: Umiarkowanie echogeniczna i gęsta włóknista struktura na obrazie ultrasonograficznym
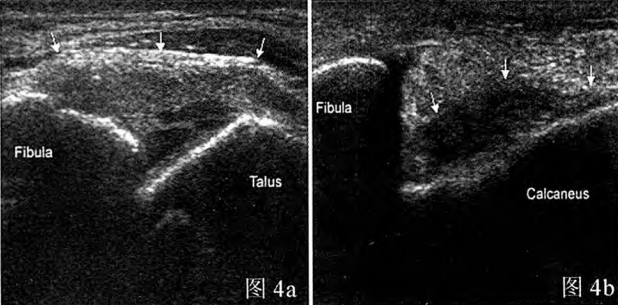
Rycina 4a: Częściowe rozerwanie więzadła skokowo-strzałkowego przedniego w obrazie ultrasonograficznym; Rycina 4b: Całkowite rozerwanie więzadła piętowo-strzałkowego w obrazie ultrasonograficznym
Stopień rozpoznania:
Stłuczenie: obrazy akustyczne pokazują nienaruszoną strukturę, pogrubione i opuchnięte więzadła; Częściowe rozerwanie: występuje obrzęk więzadła, trwałe przerwanie niektórych włókien lub miejscowe przerzedzenie włókien. Badania dynamiczne wykazały znaczne osłabienie napięcia więzadła, jego ścieńczenie i zwiększenie, a także osłabienie elastyczności w przypadku koślawości lub szpotawości.
Całkowite zerwanie: całkowite i trwałe przerwanie więzadła z rozdzieleniem dystalnym; dynamiczne badanie nie wykazuje napięcia więzadła ani zwiększonego zerwania; w przypadku koślawości lub szpotawości więzadło przemieszcza się na drugi koniec, nie wykazuje elastyczności i jest luźne w stawie.
Zalety: niski koszt, łatwość wykonania, nieinwazyjność; Subtelna struktura każdej warstwy tkanki podskórnej jest wyraźnie widoczna, co sprzyja obserwacji uszkodzeń tkanki mięśniowo-szkieletowej. Badanie przekrojowe, zgodnie z pasmem więzadłowym, pozwala na prześledzenie całego procesu więzadłowego, określenie lokalizacji uszkodzenia więzadła oraz dynamiczną obserwację napięcia więzadła i zmian morfologicznych.
Wady: niższa rozdzielczość tkanek miękkich w porównaniu z MRI; konieczność korzystania z pomocy profesjonalnego technika.
Kontrola artroskopowa
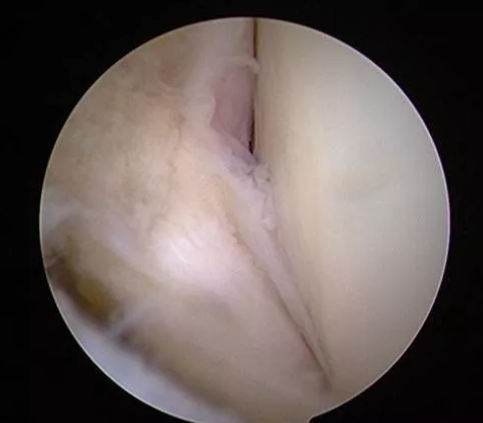
Zalety: Bezpośrednia obserwacja struktur kostki bocznej i tylnej części stopy (takich jak staw skokowy dolny, więzadło skokowo-strzałkowe przednie, więzadło piętowo-strzałkowe itp.) w celu oceny integralności więzadeł i ułatwienia chirurgowi ustalenia planu operacyjnego.
Wady: Inwazyjna, może powodować pewne powikłania, takie jak uszkodzenie nerwów, infekcja itp. Jest ogólnie uważana za złoty standard w diagnostyce urazów więzadeł i obecnie jest najczęściej stosowana w leczeniu urazów więzadeł.
Czas publikacji: 29.09.2024










