Obecnie złamania dalszego końca kości promieniowej leczy się różnymi metodami, takimi jak stabilizacja gipsowa, stabilizacja wewnętrzna z nacięciem i represją, stabilizacja zewnętrzna z użyciem klamry itp. Spośród nich, stabilizacja płytką dłoniową może przynieść bardziej satysfakcjonujące rezultaty, jednak w literaturze podaje się, że odsetek powikłań sięga nawet 16%. Jednak przy odpowiednim doborze płytki odsetek powikłań można skutecznie zmniejszyć. Przedstawiono krótki przegląd rodzajów, wskazań i technik operacyjnych stabilizowania płytką dłoniową złamań dalszego końca kości promieniowej.
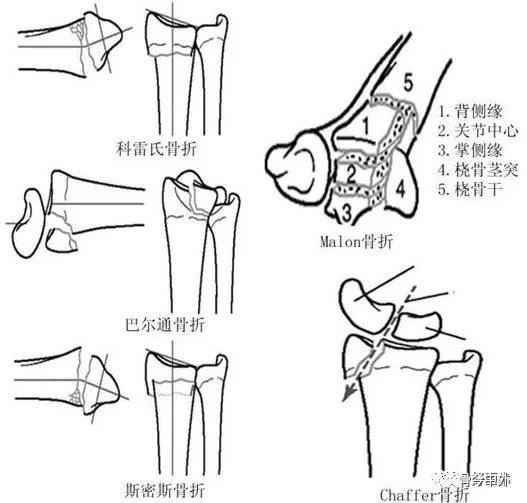
I.Rodzaje złamań dalszego końca kości promieniowej
Istnieje kilka systemów klasyfikacji złamań, w tym klasyfikacja Müllera AO oparta na anatomii oraz klasyfikacja Femandeza oparta na mechanizmie urazu. Wśród nich, klasyfikacja Eponimic łączy zalety poprzednich klasyfikacji, obejmuje cztery podstawowe typy złamań, w tym złamania czteroodłamowe Maleona i złamania Chaffera, co może być dobrym przewodnikiem w praktyce klinicznej.
1. Klasyfikacja Müllera AO – złamania częściowe wewnątrzstawowe
Klasyfikacja AO jest dobrze dostosowana do złamań dalszego końca kości promieniowej i dzieli je na trzy główne typy: złamania zewnątrzstawowe typu A, złamania częściowe wewnątrzstawowe typu B i złamania całkowite stawowe typu C. Każdy typ dzieli się dodatkowo na różne kombinacje podgrup w zależności od stopnia zaawansowania i złożoności złamania.
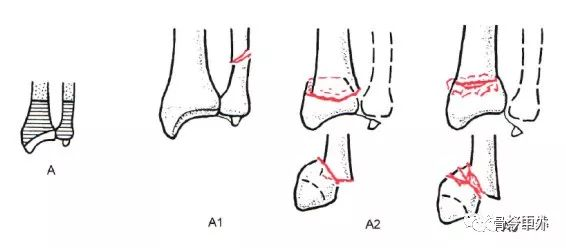
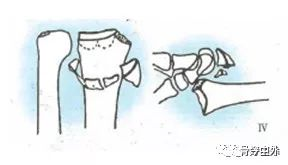
Typ A: złamanie pozastawowe
A1, złamanie kości łokciowej, kość promieniowa jako uraz (A1.1, złamanie trzonu kości łokciowej; A1.2, proste złamanie trzonu kości łokciowej; A1.3, wieloodłamowe złamanie trzonu kości łokciowej).
A2, złamanie kości promieniowej, proste, z wstawką (A2.1, kość promieniowa bez przechylenia; A2.2, grzbietowe przechylenie kości promieniowej, tj. złamanie Pouteau-Collesa; A2.3, dłoniowe przechylenie kości promieniowej, tj. złamanie Goyranda-Smitha).
A3, Złamanie kości promieniowej, wieloodłamowe (A3.1, osiowe skrócenie kości promieniowej; A3.2 klinowaty odłam kości promieniowej; A3.3, wieloodłamowe złamanie kości promieniowej).
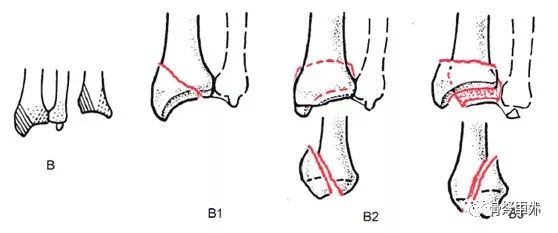
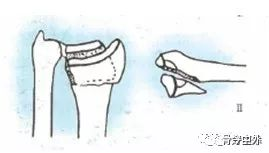
Typ B: częściowe złamanie stawowe
B1, złamanie kości promieniowej, płaszczyzna strzałkowa (B1.1, typ boczny prosty; B1.2, typ boczny wieloodłamowy; B1.3, typ przyśrodkowy).
B2, Złamanie grzbietowego brzegu kości promieniowej, czyli złamanie Bartona (B2.1, typ prosty; B2.2, złożone złamanie strzałkowe boczne; B2.3, złożone zwichnięcie grzbietowe nadgarstka).
B3, Złamanie brzegu kości śródręcza kości promieniowej, czyli złamanie anty-Bartona lub złamanie typu II według Goyrand-smitha (B3.1, prosta reguła kości udowej, mały odłam; B3.2, złamanie proste, duży odłam; B3.3, złamanie wieloodłamowe).
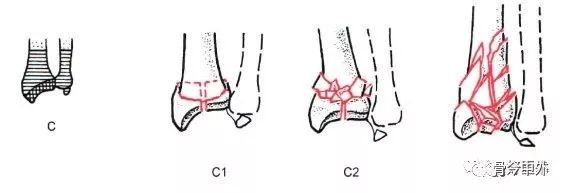
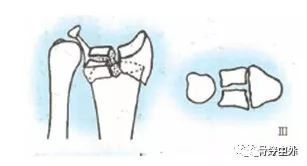
Typ C: całkowite złamanie stawowe
C1, złamanie kości promieniowej z prostym typem złamania powierzchni stawowej i przynasadowej (C1.1, złamanie stawowe tylno-przyśrodkowe; C1.2, złamanie strzałkowe powierzchni stawowej; C1.3, złamanie powierzchni koronowej powierzchni stawowej).
C2, złamanie kości promieniowej, prosta powierzchnia stawowa, rozdrobnienie przynasady (C2.1, złamanie strzałkowe powierzchni stawowej; C2.2, złamanie koronowe powierzchni stawowej; C2.3, złamanie stawowe sięgające do trzonu kości promieniowej).
C3, złamanie kości promieniowej, wieloodłamowe (C3.1, proste złamanie przynasady; C3.2, wieloodłamowe złamanie przynasady; C3.3, złamanie stawowe sięgające trzpienia kości promieniowej).
2.Klasyfikacja złamań dalszego końca kości promieniowej.
Ze względu na mechanizm powstawania urazów klasyfikację Femandeza można podzielić na 5 typów:
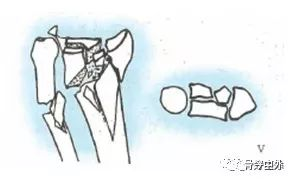
Złamania typu I to pozastawowe, wieloodłamowe złamania przynasadowe, takie jak złamania Collesa (kątowanie grzbietowe) lub złamania Smitha (kątowanie śródręcza). Kora jednej kości pęka pod wpływem napięcia, a kora przeciwległej kości ulega rozdrobnieniu i wbiciu.
Złamanie
Złamania typu III to złamania wewnątrzstawowe, spowodowane naprężeniem ścinającym. Należą do nich złamania dłoniowe typu Bartona, złamania grzbietowe typu Bartona oraz złamania trzpienia kości promieniowej.
Naprężenie ścinające
Złamania typu III to złamania wewnątrzstawowe i przyczepy metafizyczne powstałe w wyniku urazów kompresyjnych, w tym złożone złamania stawowe i złamania kości promieniowej.
Wprowadzenie
Złamanie typu IV jest złamaniem awulsyjnym przyczepu więzadłowego, do którego dochodzi podczas złamania-zwichnięcia stawu promieniowego nadgarstka.
Złamanie awulsyjne I zwichnięcie
Złamanie typu V powstaje w wyniku urazu o dużej prędkości, obejmującego wiele sił zewnętrznych i rozległe obrażenia. (Złamanie typu mieszanego I, II, IIII, IV)
3.Typowanie eponimiczne
II.Leczenie złamań dalszej nasady kości promieniowej z zastosowaniem płytkowania dłoniowego
Wskazania.
W przypadku złamań pozastawowych po nieskutecznej repozycji zamkniętej w następujących przypadkach.
Kąt grzbietowy większy niż 20°
Kompresja grzbietowa większa niż 5 mm
Skrócenie dalszej części kości promieniowej większe niż 3 mm
Przemieszczenie bloku złamania dystalnego większe niż 2 mm
W przypadku złamań wewnątrzstawowych o przemieszczeniu większym niż 2 mm
Większość naukowców nie zaleca stosowania płytek śródręcza w przypadku urazów wysokoenergetycznych, takich jak ciężkie złamania wieloodłamowe wewnątrzstawowe lub znaczna utrata tkanki kostnej, ponieważ te dalsze fragmenty złamania są podatne na martwicę jałową i trudno jest je anatomicznie nastawić.
U pacjentów z wieloma odłamami złamania i znacznym przemieszczeniem, z ciężką osteoporozą, zastosowanie płytek śródręcza jest nieskuteczne. Podchrzęstne podparcie złamań dystalnych może być problematyczne, na przykład ze względu na penetrację śruby do jamy stawowej.
Technika chirurgiczna
Większość chirurgów stosuje podobne podejście i technikę do naprawy złamań dalszego końca kości promieniowej za pomocą płytki dłoniowej. Jednak aby skutecznie uniknąć powikłań pooperacyjnych, konieczna jest dobra technika chirurgiczna, np. nastawienie złamania można uzyskać poprzez uwolnienie bloku złamania z ucisku i przywrócenie ciągłości kości korowej. Można zastosować tymczasowe unieruchomienie za pomocą 2-3 gwoździ Kirschnera itp.
(I) Zmiana pozycji i postawy przedoperacyjnej
1. Trakcję wykonuje się w kierunku trzonu kości promieniowej pod kontrolą rentgenowską, przy czym kciuk uciska bliższy blok złamania w dół od strony dłoniowej, a pozostałe palce unoszą dalszy blok złamania pod kątem od strony grzbietowej.
2. Pozycja leżąca na plecach, z kończyną chorą na stole ręcznym pod kontrolą rentgenowską.
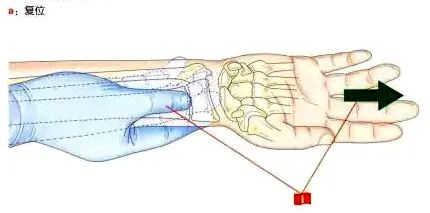
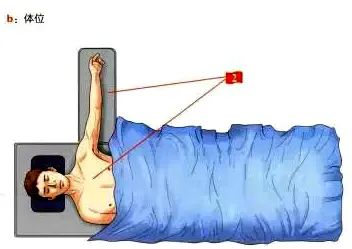
(II) Punkty dostępu.
Zaleca się stosowanie dostępu dłoniowego rozszerzonego PCR (mięsień promieniowy zginacz nadgarstka).
Dalszy koniec nacięcia skóry zaczyna się w fałdzie skóry nadgarstka, a jego długość można określić w zależności od rodzaju złamania.
Ścięgno mięśnia zginacza promieniowego nadgarstka i jego pochewka ścięgnista są nacinane dystalnie od kości nadgarstka i proksymalnie, tak blisko strony proksymalnej, jak to możliwe.
Odciągnięcie ścięgna mięśnia zginacza nadgarstka promieniowego w stronę łokciową chroni kompleks nerwu pośrodkowego i ścięgna mięśnia zginacza.
Odsłonięta jest przestrzeń Parona, a przedni mięsień rotator odbytu znajduje się pomiędzy mięśniem zginaczem palców długim (strona łokciowa) a tętnicą promieniową (strona promieniowa).
Natnij stronę promieniową mięśnia rotatora odbytu przedniego, zwracając uwagę na to, aby część pozostała przyczepiona do kości promieniowej w celu późniejszej rekonstrukcji.
Pociągnięcie przedniego mięśnia rotatora odbytu w stronę łokciową pozwala na lepsze uwidocznienie rogu łokciowego po stronie dłoniowej kości promieniowej.
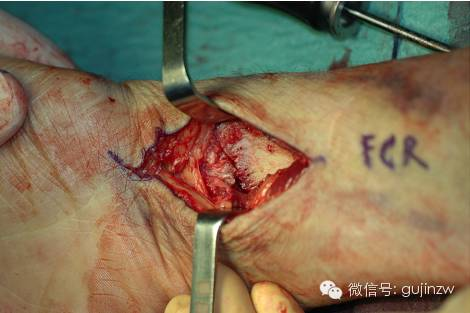
Podejście dłoniowe odsłania dalszą część kości promieniowej i skutecznie odsłania kąt łokciowy.
W przypadku złożonych złamań zaleca się zwolnienie dystalnego ogranicznika mięśnia ramienno-promieniowego, co zneutralizuje jego nacisk na guzowatość kości promieniowej. W tym momencie można naciąć pochewkę dłoniową pierwszego przedziału grzbietowego, co pozwoli odsłonić dystalny blok złamania kości promieniowej i guzowatość kości promieniowej. Następnie można dokonać wewnętrznej rotacji kości promieniowej, aby odłączyć ją od miejsca złamania, a następnie ponownie założyć blok złamania wewnątrzstawowego za pomocą gwoździa Kirschnera. W przypadku złożonych złamań wewnątrzstawowych artroskopia może być pomocna w nastawieniu, ocenie i precyzyjnym dopasowaniu bloku złamania.
(III) Metody redukcji.
1. Użyj łomu kostnego jako dźwigni do resetowania
2. Asystent odciąga palec wskazujący i środkowy pacjenta, co umożliwi jego łatwe ustawienie.
3. Wkręcić trzpień Kirschnera w guzowatość kości promieniowej w celu tymczasowego zamocowania.
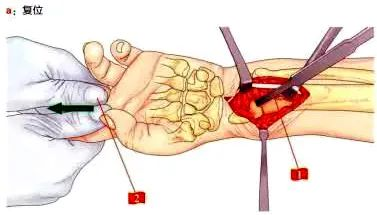
Po zakończeniu repozycji, rutynowo zakłada się płytkę dłoniową, która musi znajdować się tuż przy działce wodnej, musi zakrywać wyniosłość łokciową i znajdować się proksymalnie w stosunku do środka trzpienia kości promieniowej. Jeśli te warunki nie zostaną spełnione, płytka nie będzie miała odpowiedniego rozmiaru lub repozycja będzie niezadowalająca, procedura nadal nie będzie idealna.
Wiele powikłań jest ściśle związanych z położeniem płytki. Jeśli płytka zostanie umieszczona zbyt daleko od strony promieniowej, istnieje duże prawdopodobieństwo wystąpienia powikłań związanych z mięśniem zginaczem palucha koślawego; jeśli płytka zostanie umieszczona zbyt blisko linii wodnej, może to zagrozić mięśniowi zginaczowi głębokiemu palca. Przemieszczona deformacja złamania, przemieszczona na stronę dłoniową, może łatwo spowodować przesunięcie płytki na stronę dłoniową i bezpośredni kontakt ze ścięgnem zginacza, co ostatecznie prowadzi do zapalenia ścięgna, a nawet jego zerwania.
U pacjentów z osteoporozą zaleca się umieszczenie płytki jak najbliżej linii podziału wodnego, ale nie w poprzek niej. Stabilizację podchrzęstną można uzyskać za pomocą gwoździ Kirschnera umieszczonych najbliżej kości łokciowej, a zastosowanie gwoździ Kirschnera i śrub blokujących obok siebie skutecznie zapobiega ponownemu przemieszczeniu złamania.
Po prawidłowym umieszczeniu płytki, jej bliższy koniec mocuje się jedną śrubą, a dalszy koniec tymczasowo za pomocą gwoździ Kirschnera w otworze łokciowym. W celu określenia nastawienia złamania i pozycji stabilizacji wewnętrznej wykonano śródoperacyjne zdjęcia pantomograficzne fluoroskopowe, zdjęcia boczne oraz zdjęcia boczne z uniesieniem nadgarstka pod kątem 30°.
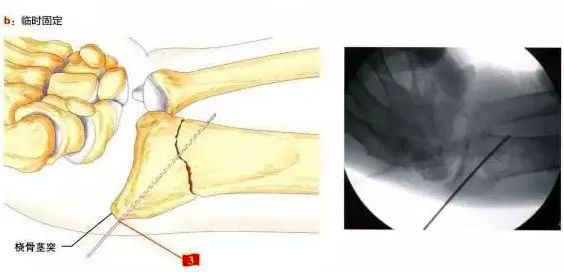
Jeśli płytka jest umieszczona prawidłowo, ale kołek Kirschnera jest wewnątrzstawowy, może to skutkować niewystarczającym przywróceniem nachylenia dłoni, co można rozwiązać poprzez ponowne ustawienie płytki przy użyciu „techniki stabilizacji złamania dystalnego” (ryc. 2, b).
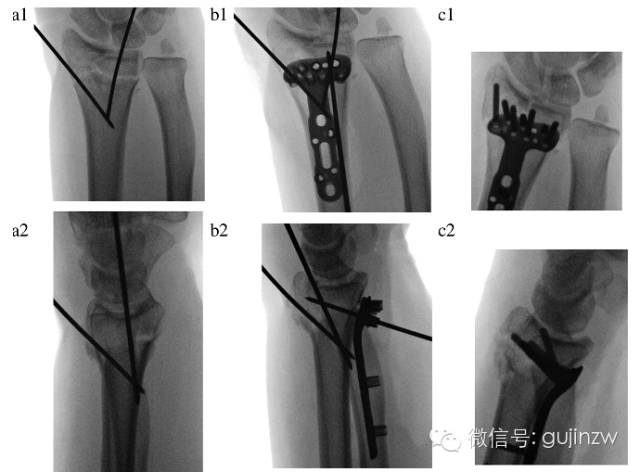
Rysunek 2.
a, dwa gwoździe Kirschnera do tymczasowego zamocowania, należy zauważyć, że nachylenie kości śródręcza i powierzchnie stawowe nie są w tym momencie wystarczająco przywrócone;
b, Jeden trzpień Kirschnera do tymczasowego zamocowania płytką; należy pamiętać, że w tym miejscu unieruchomiony jest dalszy odcinek kości promieniowej (technika stabilizacji złamania poprzez blokadę dystalnego odcinka kości), a bliższa część płytki jest pociągana w kierunku trzonu kości promieniowej, aby przywrócić kąt pochylenia dłoniowego.
C, Artroskopowa precyzyjna regulacja powierzchni stawowych, umieszczenie dalszych śrub/kołków blokujących oraz ostateczne nastawienie i unieruchomienie bliższej części kości promieniowej.
W przypadku współistniejących złamań kości grzbietowej i łokciowej (złamania kości łokciowej/grzbietowej), których nie można odpowiednio nastawić poprzez zamknięcie, można zastosować trzy poniższe techniki.
Bliższa część kości promieniowej jest obracana do przodu, oddalając się od miejsca złamania, a blok złamania w dole księżycowatym jest przesuwany w kierunku kości nadgarstka poprzez wydłużanie metodą PCR. Wykonuje się niewielkie nacięcie grzbietowe od czwartego i piątego przedziału kości promieniowej, aby odsłonić blok złamania, a następnie mocuje się go śrubami w najdalszym otworze łokciowym płytki. Zamkniętą stabilizację przezskórną lub minimalnie inwazyjną przeprowadzono z asystą artroskopową.
Po prawidłowym repozycjonowaniu i umieszczeniu płytki, ostateczne zamocowanie jest prostsze, a repozycjonowanie anatomiczne można osiągnąć, jeśli bliższy bolec jądra kości łokciowej jest prawidłowo umieszczony i w jamie stawowej nie ma żadnych śrub (Rycina 2).
(iv) Doświadczenie w doborze śrub.
Długość śrub może być trudna do dokładnego zmierzenia ze względu na poważne zmiażdżenie grzbietowej warstwy kości korowej. Zbyt długie śruby mogą prowadzić do pobudzenia ścięgna, a zbyt krótkie, aby zapewnić stabilizację bloku złamania grzbietowego. Z tego powodu autorzy zalecają stosowanie gwoździ blokowanych gwintowanych i gwoździ blokowanych wielokierunkowo w guzowatości kości promieniowej i większości otworu łokciowego, a w pozostałych pozycjach stosowanie śrub blokowanych z lekkim trzpieniem. Zastosowanie tępego łba zapobiega pobudzeniu ścięgna, nawet jeśli jest ono gwintowane grzbietowo. W przypadku bliższej stabilizacji płytką blokującą, do stabilizacji można użyć dwóch śrub blokowanych + jednej wspólnej śruby (wprowadzonej przez elipsę).
Dr Kiyohito z Francji przedstawił swoje doświadczenia w stosowaniu małoinwazyjnych płyt blokowanych dłoniowo w przypadku złamań dalszego końca kości promieniowej, gdzie nacięcie chirurgiczne zostało zredukowane do ekstremalnie 1 cm, co jest sprzeczne z intuicją. Metoda ta jest wskazana przede wszystkim w przypadku względnie stabilnych złamań dalszego końca kości promieniowej, a jej wskazania chirurgiczne obejmują złamania pozastawowe frakcji AO typu A2 i A3 oraz złamania wewnątrzstawowe typu C1 i C2, ale nie nadaje się do złamań C1 i C2 połączonych z zapadnięciem masy kostnej wewnątrz stawu. Metoda ta nie nadaje się również do złamań typu B. Autorzy wskazują również, że jeśli za pomocą tej metody nie można uzyskać dobrej repozycji i stabilizacji, konieczne jest przejście na tradycyjną metodę nacięcia i nie ograniczanie się do małoinwazyjnego małego nacięcia.
Czas publikacji: 26-06-2024