Rzepka, potocznie zwana rzepką kolanową, to kość trzeszczkowata utworzona ze ścięgna mięśnia czworogłowego uda, a jednocześnie największa kość trzeszczkowata w organizmie. Jest płaska i ma kształt prosa, znajduje się pod skórą i jest łatwo wyczuwalna. Kość jest szeroka u góry i skierowana w dół, z chropowatą powierzchnią przednią i gładką powierzchnią tylną. Może poruszać się w górę i w dół, w lewo i w prawo, chroniąc staw kolanowy. Tylna część rzepki jest gładka i pokryta chrząstką, łączącą się z powierzchnią rzepkową kości udowej. Przód jest chropowaty, przez który przechodzi ścięgno mięśnia czworogłowego uda.
Chondromalacja rzepki to powszechna choroba stawu kolanowego. W przeszłości choroba ta występowała powszechnie u osób w średnim i starszym wieku. Obecnie, wraz z popularyzacją sportu i fitnessu, schorzenie to jest również powszechne wśród osób młodych.
I. Jakie jest prawdziwe znaczenie i przyczyna chondromalacji rzepki?
Chondromalacja rzepki (CMP) to choroba zwyrodnieniowa stawu rzepkowo-udowego spowodowana przewlekłym uszkodzeniem powierzchni chrząstki rzepki, co powoduje jej obrzęk, pękanie, łamanie, erozję i złuszczanie. Ostatecznie, chrząstka kłykcia przeciwległej kości udowej również ulega tym samym zmianom patologicznym. Prawdziwe znaczenie CMP to: patologiczna zmiana polegająca na zmiękczeniu chrząstki rzepki, której towarzyszą takie objawy, jak ból rzepki, odgłos tarcia rzepki oraz zanik mięśni czworogłowych uda.
Ponieważ chrząstka stawowa nie ma unerwienia, mechanizm bólu spowodowanego chondromalacją rzepki pozostaje niejasny. CMP jest wynikiem łącznego działania wielu czynników. Różne czynniki powodujące zmiany ciśnienia w stawie rzepkowo-udowym to przyczyny zewnętrzne, natomiast reakcje autoimmunologiczne, dystrofia chrząstki i zmiany ciśnienia śródkostnego to przyczyny wewnętrzne chondromalacji rzepki.
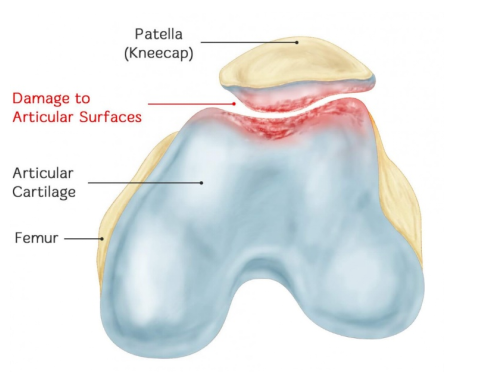
II. Najważniejszą cechą chondromalacji rzepki są specyficzne zmiany patologiczne. Jak zatem ocenia się stopień zaawansowania chondromalacji rzepki z perspektywy zmian patologicznych?
Insall opisał cztery stadia patologiczne CMP: stadium I to zmiękczenie chrząstki spowodowane obrzękiem, stadium II jest spowodowane pęknięciami w zmiękczonym obszarze, stadium III to fragmentacja chrząstki stawowej; stadium IV odnosi się do zmian erozyjnych w chorobie zwyrodnieniowej stawów i odsłonięcia kości podchrzęstnej na powierzchni stawowej.
System stopniowania Outerbridge jest najbardziej przydatny do oceny uszkodzeń chrząstki stawowej rzepki pod kontrolą wzroku lub artroskopii. System stopniowania Outerbridge jest następujący:
Stopień I: Zmiękczeniu ulega jedynie chrząstka stawowa (zamknięte zmiękczenie chrząstki). Zazwyczaj wymaga to oceny dotykowej za pomocą sondy lub innego instrumentu.
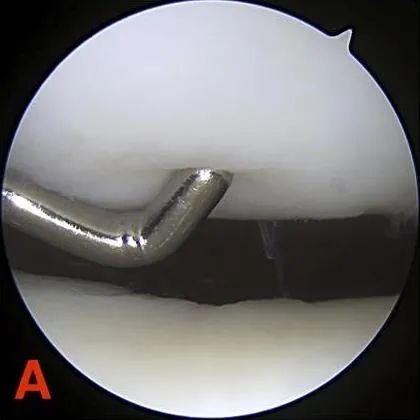
Stopień II: Ubytki o częściowej grubości, których średnica nie przekracza 1,3 cm (0,5 cala) lub które sięgają kości podchrzęstnej.
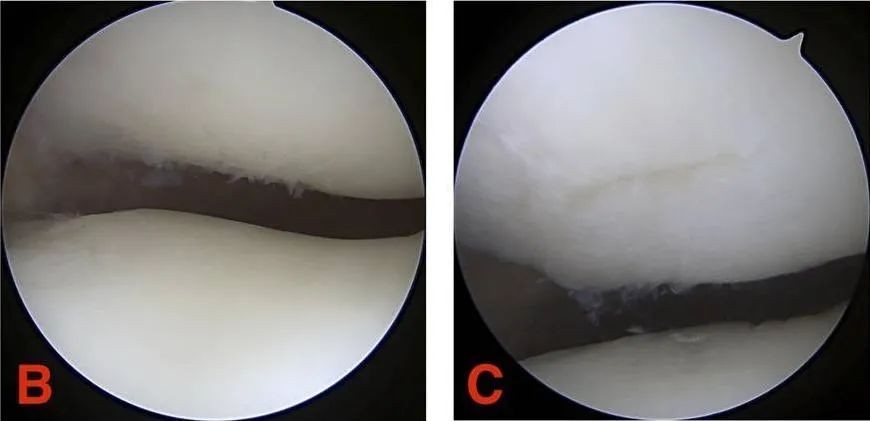
Stopień III: Szczelina chrząstki ma średnicę większą niż 1,3 cm (1/2 cala) i sięga do kości podchrzęstnej.
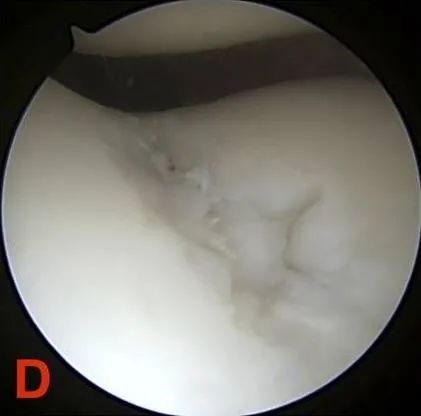
Stopień IV: Odsłonięcie kości podchrzęstnej.
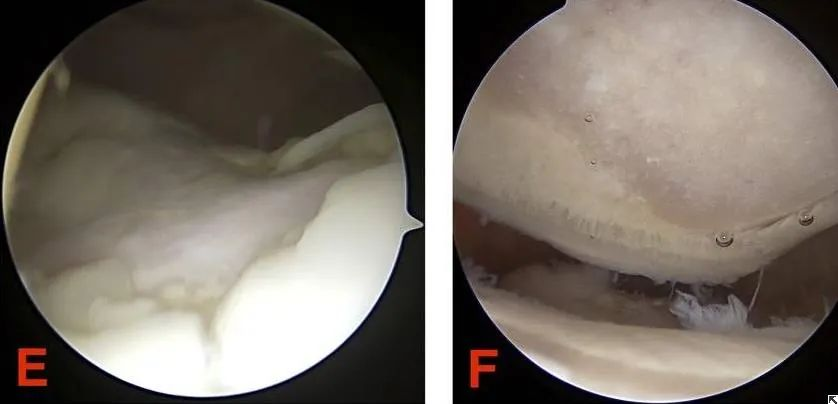
III. Zarówno patologia, jak i stopień zaawansowania odzwierciedlają istotę chondromalacji rzepki. Jakie są zatem najistotniejsze objawy i badania diagnostyczne chondromalacji rzepki?
Rozpoznanie opiera się głównie na bólu za rzepką, który jest spowodowany testem zgrzytania rzepką i testem przysiadu na jednej nodze. Należy skupić się na rozróżnieniu, czy występuje połączenie uszkodzenia łąkotki i pourazowego zapalenia stawów. Nie ma jednak korelacji między nasileniem chondromalacji rzepki a objawami klinicznymi zespołu bólowego przedniego odcinka kolana. Dokładniejszą metodą diagnostyczną jest rezonans magnetyczny.
Najczęstszym objawem jest tępy ból za rzepką i po wewnętrznej stronie kolana, który nasila się po wysiłku lub po wchodzeniu i schodzeniu po schodach.
Badanie fizykalne ujawnia wyraźną tkliwość rzepki, jej okolicy, brzegu rzepki i tylnej części, której może towarzyszyć ból ślizgania się rzepki i odgłos tarcia rzepki. Może występować wysięk w stawie i zanik mięśnia czworogłowego. W ciężkich przypadkach zgięcie i wyprost kolana są ograniczone i pacjent nie może stać na jednej nodze. Podczas testu kompresji rzepki występuje silny ból za rzepką, wskazujący na uszkodzenie chrząstki stawowej rzepki, co ma znaczenie diagnostyczne. Test lękowy często daje wynik dodatni, podobnie jak test przysiadu. Gdy kolano jest zgięte pod kątem 20° do 30°, a zakres ruchu wewnętrznego i zewnętrznego rzepki przekracza 1/4 jej średnicy poprzecznej, wskazuje to na podwichnięcie rzepki. Pomiar kąta Q 90° zgięcia kolana może odzwierciedlać nieprawidłową trajektorię ruchu rzepki.
Najbardziej wiarygodnym badaniem pomocniczym jest rezonans magnetyczny (MRI), który stopniowo zastąpił artroskopię i stał się nieinwazyjną i wiarygodną metodą diagnostyki CMP. Badania obrazowe koncentrują się głównie na następujących parametrach: wysokości rzepki (wskaźnik Catona, PH), kącie rowka bloczka kości udowej (FTA), wskaźniku powierzchni bocznej bloczka kości udowej (SLFR), kącie dopasowania rzepki (PCA), kącie pochylenia rzepki (PTA), spośród których PH, PCA i PTA są wiarygodnymi parametrami stawu kolanowego do diagnostyki pomocniczej wczesnej CMP.
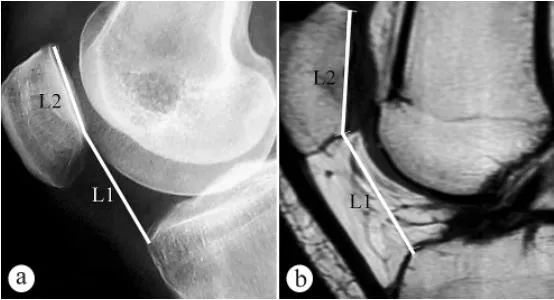
Do pomiaru wysokości rzepki (wskaźnik Catona, PH) wykorzystano zdjęcia rentgenowskie i rezonans magnetyczny: a. Zdjęcie rentgenowskie w płaszczyźnie osiowej w pozycji stojącej z obciążeniem, z kolanem zgiętym pod kątem 30°, b. MRI w pozycji z kolanem zgiętym pod kątem 30°. L1 to kąt nachylenia rzepki, czyli odległość od najniższego punktu powierzchni stawu rzepkowo-udowego do przedniego górnego kąta zarysu plateau kości piszczelowej, L2 to długość powierzchni stawu rzepkowo-udowego, a wskaźnik Catona = L1/L2.
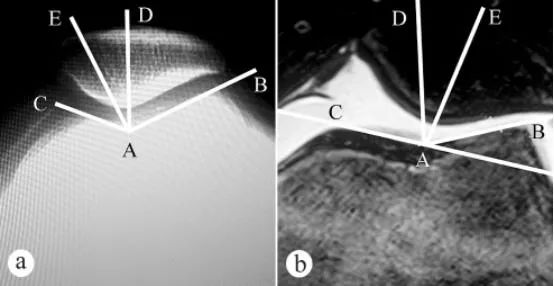
Kąt rowka bloczka kości udowej i kąt dopasowania rzepki (PCA) mierzono za pomocą zdjęć rentgenowskich i rezonansu magnetycznego: a. Zdjęcie rentgenowskie w płaszczyźnie osiowej z kolanem zgiętym pod kątem 30° w pozycji stojącej z obciążeniem; b. rezonans magnetyczny z kolanem zgiętym pod kątem 30°. Kąt rowka bloczka kości udowej składa się z dwóch linii, mianowicie najniższego punktu A rowka bloczka kości udowej, najwyższego punktu C przyśrodkowej powierzchni stawowej bloczka i najwyższego punktu B bocznej powierzchni stawowej bloczka. ∠BAC to kąt rowka bloczka kości udowej. Kąt rowka bloczka kości udowej został narysowany na obrazie osiowym rzepki, a następnie narysowano dwusieczną AD ∠BAC. Następnie poprowadzono linię prostą AE od najniższego punktu A rowka bloczka kości udowej jako początku przez najniższy punkt E grzebienia rzepki. Kąt zawarty między linią prostą AD i AE (∠DAE) jest kątem dopasowania rzepki.
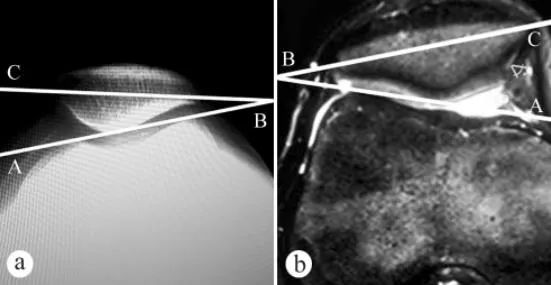
Do pomiaru kąta pochylenia rzepki (PTA) wykorzystano zdjęcia rentgenowskie i rezonans magnetyczny: a. Zdjęcie rentgenowskie w płaszczyźnie osiowej w pozycji stojącej z obciążeniem, z kolanem zgiętym pod kątem 30°, b. MRI w pozycji z kolanem zgiętym pod kątem 30°. Kąt pochylenia rzepki to kąt między linią łączącą najwyższe punkty kłykci przyśrodkowych i bocznych kości udowej a osią poprzeczną rzepki, tj. ∠ABC.
Diagnostyka CMP na podstawie zdjęć rentgenowskich jest trudna we wczesnym stadium, aż do zaawansowanych stadiów, kiedy widoczna jest rozległa utrata chrząstki, utrata przestrzeni stawowej oraz towarzyszące jej podchrzęstne stwardnienie kości i zmiany torbielowate. Artroskopia może pozwolić na postawienie wiarygodnej diagnozy, ponieważ zapewnia doskonałą wizualizację stawu rzepkowo-udowego; jednak nie ma wyraźnej korelacji między nasileniem chondromalacji rzepki a nasileniem objawów. Dlatego objawy te nie powinny być wskazaniem do artroskopii. Ponadto artrografia, jako inwazyjna metoda diagnostyczna i metoda leczenia, jest zazwyczaj stosowana jedynie w zaawansowanych stadiach choroby. Rezonans magnetyczny (MRI) to nieinwazyjna metoda diagnostyczna, która obiecuje unikalną możliwość wykrywania uszkodzeń chrząstki, a także jej wewnętrznych zaburzeń, zanim morfologiczna utrata chrząstki stanie się widoczna gołym okiem.
IV. Chondromalacja rzepki może być odwracalna lub może przejść w zapalenie stawu rzepkowo-udowego. Skuteczne leczenie zachowawcze powinno być wdrożone niezwłocznie we wczesnych stadiach choroby. Co zatem obejmuje leczenie zachowawcze?
Powszechnie uważa się, że we wczesnym stadium (stadium I-II) chrząstka rzepki nadal ma zdolność do regeneracji i należy zastosować skuteczne leczenie niechirurgiczne. Obejmuje ono głównie ograniczenie aktywności lub odpoczynek, a w razie potrzeby stosowanie niesteroidowych leków przeciwzapalnych. Ponadto pacjentów należy zachęcać do ćwiczeń pod nadzorem fizjoterapeuty w celu wzmocnienia mięśnia czworogłowego uda i poprawy stabilności stawu kolanowego.
Warto zauważyć, że podczas unieruchomienia kolana stosuje się zazwyczaj stabilizatory lub ortezy kolanowe, a w miarę możliwości należy unikać stosowania gipsu, ponieważ może on łatwo doprowadzić do uszkodzenia chrząstki stawowej. Chociaż terapia blokująca może łagodzić objawy, nie należy stosować hormonów lub stosować ich oszczędnie, ponieważ hamują one syntezę glikoprotein i kolagenu oraz wpływają na naprawę chrząstki. Gdy obrzęk i ból stawów nagle się nasilą, można zastosować okłady z lodu, a po 48 godzinach można zastosować fizjoterapię i ciepłe okłady.
V. U pacjentów w zaawansowanym stadium choroby zdolność chrząstki stawowej do regeneracji jest słaba, dlatego leczenie zachowawcze jest często nieskuteczne i konieczne jest leczenie operacyjne. Na czym polega leczenie operacyjne?
Wskazania do operacji obejmują: po kilku miesiącach ścisłego leczenia zachowawczego ból rzepki nadal występuje; w przypadku wrodzonej lub nabytej deformacji można rozważyć leczenie operacyjne. W przypadku uszkodzenia chrząstki w mostku Outerbridge III-IV, ubytku nie da się wypełnić prawdziwą chrząstką stawową. Obecnie samo golenie uszkodzonej chrząstki w wyniku przewlekłego przeciążenia nie zapobiega procesowi degeneracji powierzchni stawowej.
Metody chirurgiczne obejmują:
(1) Chirurgia artroskopowa jest jedną ze skutecznych metod diagnozowania i leczenia chondromalacji rzepki. Pozwala ona na bezpośrednią obserwację zmian na powierzchni chrząstki pod mikroskopem. W łagodnych przypadkach, mniejsze zmiany erozyjne na chrząstce stawowej rzepki można zeskrobać, aby przyspieszyć naprawę.
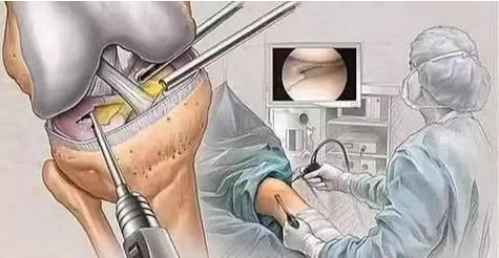

(2) boczne uniesienie kłykcia kości udowej; (3) resekcja powierzchni chrząstki rzepki. Zabieg ten wykonuje się u pacjentów z niewielkim uszkodzeniem chrząstki w celu przyspieszenia jej naprawy; (4) resekcja rzepki jest wykonywana u pacjentów z poważnym uszkodzeniem powierzchni chrząstki rzepki.
Czas publikacji: 15-11-2024










